Contactează-ne!
Ai simptome care te supără? Solicită chiar acum un sfat medical specializat.
Ce trebuie să știi acum despre papiloame:
- Papiloamele sunt excrescențe cutanate benigne (necanceroase), cauzate cel mai adesea de frecarea pielii sau de infecția cu anumite tulpini ale virusului Papiloma Uman (HPV).
- Deși majoritatea sunt inofensive, ele pot fi inestetice sau pot provoca disconfort dacă se află în zone de frecare (gât, axile, sub sâni).
- Nu este recomandat să încerci îndepărtarea papiloamelor acasă, deoarece există riscul de infecții, cicatrici sau sângerări.
- Metodele medicale (crioterapie, electrocauterizare, laser) sunt sigure și eficiente pentru îndepărtarea papiloamelor, fiind efectuate de un medic dermatolog.
Află din acest articol tot ce trebuie să știi despre papiloame, de la cauze și prevenție, la cele mai sigure soluții de tratament.
- Ce sunt papiloamele?
- Papiloame versus negi (veruci): care este diferența?
- De ce apar papiloamele? (Cauze și factori de risc)
- Care este legătura dintre papiloame și HPV?
- Tipuri de papiloame și localizări frecvente
- Când devin papiloamele un semnal de alarmă?
- Cum se îndepărtează papiloamele? (Soluții medicale)
- De ce este periculos să încerci îndepărtarea acasă?
- Papiloamele la copii și în sarcină
- Cum poți preveni apariția papiloamelor?
- Pași de urmat dacă ai papiloame
- Întrebări frecvente despre papiloame
Ce sunt papiloamele?
Papiloamele, cunoscute medical și ca acrocordoane, sunt mici excrescențe ale pielii, de obicei de culoarea pielii sau ușor mai închise. Acestea sunt benigne (necanceroase) și apar ca niște formațiuni moi, atașate de piele printr-un picioruș subțire (pedicul). Deși pot apărea oriunde, sunt mai frecvente în zonele unde pielea formează pliuri, cum ar fi gâtul, axilele sau zona de sub sâni, unde contactul piele-pe-piele este constant.
Papiloame versus negi (veruci): care este diferența?
Deși ambele pot fi cauzate de HPV, papiloamele și negii (verucile) nu sunt același lucru. Papiloamele sunt moi, flexibile și atașate de piele printr-un pedicul (picioruș), în timp ce negii sunt de obicei mai duri, mai plați sau cu o suprafață aspră, rugoasă, și sunt ferm implantați în piele.
🔍 Pe lângă papiloame, o altă afecțiune frecventă a pielii sunt verucile, în special negii plantari. Află care sunt cauzele acestora și de ce este important să nu îi confunzi cu papiloamele!

De ce apar papiloamele? (cauze și factori de risc)
Frecarea pielii este un factor favorizant important pentru apariția papiloamelor, în special în zonele cu pliuri cutanate, dar cauza principală este infecția cu virusul Papiloma uman (HPV). Există însă și alți factori de risc care cresc probabilitatea dezvoltării lor, inclusiv predispoziția genetică și modificările hormonale.
Principalii factori de risc includ:
- Frecarea: Zonele precum gâtul (de la gulere sau lanțuri), axilele sau zona inghinală sunt predispuse.
- Supraponderalitatea și obezitatea: Cresc numărul pliurilor pielii și favorizează frecarea.
- Vârsta: Sunt mai frecvente la persoanele de vârstă mijlocie și la vârstnici.
- Modificările hormonale: Sarcina (din cauza creșterii nivelului de hormoni) poate declanșa apariția lor.
- Factorii genetici: Există o tendință de a moșteni predispoziția pentru papiloame.
- Afecțiuni medicale: Persoanele cu diabet de tip 2 sau rezistență la insulină au un risc mai mare.

Care este legătura dintre papiloame și HPV?
Anumite tipuri de papiloame sunt cauzate direct de infecția cu virusul Papiloma Uman (HPV). Deși majoritatea papiloamelor comune (acrocordoanele) sunt asociate mai mult cu frecarea, tulpinile de HPV pot provoca papiloame scuamoase sau leziuni în zona genitală sau orală (cum ar fi un papilom în gât).
Infecția cu HPV este extrem de frecventă, dar nu toate tulpinile cauzează probleme grave. Unele tulpini cauzează negi comuni, altele papiloame, iar tulpinile cu risc înalt sunt responsabile pentru majoritatea cazurilor de cancer de col uterin.
🛡️ Vaccinarea este cea mai eficientă metodă de prevenire a infecțiilor cauzate de tulpinile HPV cu risc înalt. Află ce trebuie să știi despre vaccinarea anti-HPV și cui i se adresează!
Tipuri de papiloame și localizări frecvente
Papiloamele pot varia în funcție de aspect și loc. Deși majoritatea celor comune (cunoscute medical drept acrocordoane) sunt mici, moi și de culoarea pielii, aspectul și abordarea lor depind adesea de zona în care apar.
Papiloame pe gât
Aceasta este una dintre cele mai comune localizări. Apar din cauza frecării constante a pielii de gulerele hainelor sau de bijuterii (lanțuri). Deși sunt benigne, pot deveni iritate, inflamate sau se pot agăța (papilom rupt), provocând disconfort și risc de infecție.
Papiloame la axilă (subraț)
Similar cu zona gâtului, axilele sunt zone cu frecare intensă piele-pe-piele și umiditate. Papiloamele axilare pot fi iritate de haine, de procesul de epilare sau de transpirație.
Papiloame sub sâni
Această localizare este frecventă la femei, în special la cele cu un bust mai mare. Combinația de frecare (de sutien sau piele-pe-piele) și umiditate creează mediul perfect pentru dezvoltarea lor. Pot deveni roșii, iritate și sensibile la atingere.
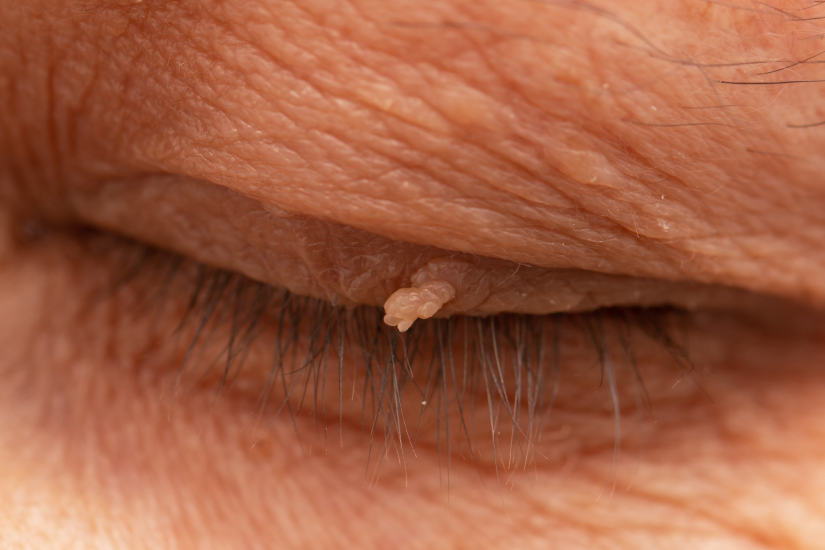
Papiloame pe pleoape
Papiloamele pot apărea și pe pielea subțire și sensibilă a pleoapelor. Deși de obicei sunt mici, localizarea lor le face foarte vizibile și pot fi deranjante din punct de vedere estetic. Uneori, când cresc, pot interfera cu câmpul vizual sau pot irita ochiul.
Papiloame în zona inghinală
Zona inghinală este o altă zonă de pliuri și frecare, favorizând apariția acrocordoanelor. Este important ca acestea să nu fie confundate cu alte tipuri de leziuni. Orice leziune apărută în zona inghinală sau genitală necesită o evaluare dermatologică pentru un diagnostic corect.
Papiloame genitale sau anale
Această localizare necesită atenție medicală imediată. Spre deosebire de papiloamele comune, leziunile din zona genitală sau anală sunt adesea condiloame acuminate (negi genitali), cauzate de infecția cu tulpini ale virusului HPV. Acestea sunt contagioase și necesită un diagnostic și un plan de tratament specializat.
Când devin papiloamele un semnal de alarmă?
Majoritatea papiloamelor sunt inofensive. Totuși, trebuie să consulți un medic dermatolog dacă observi că un papilom își schimbă brusc aspectul, crește rapid, sângerează, devine dureros sau își schimbă culoarea (de exemplu, papiloame negre).
Un papilom rupt accidental (de haine sau la bărbierit) nu este de obicei periculos, dar trebuie dezinfectat pentru a preveni infecția. Dacă sângerarea nu se oprește sau zona se inflamează, mergi la un control. Orice leziune nouă sau modificată pe piele merită evaluată de un specialist pentru a exclude alte afecțiuni mai grave.
REGINA MARIA este lider în digitalizarea sănătății din România, cu peste 1,7 milioane de utilizatori activi ai aplicației mobile și peste 1 milion de recenzii verificate ale medicilor cu nota medie 9,63.
🩺 Ai observat o modificare a unui papilom? Nu amâna! Programează acum o consultație de dermatologie pentru o evaluare sigură și profesionistă!
Cum se îndepărtează papiloamele? (Soluții medicale)
Îndepărtarea papiloamelor se face în cabinetul medicului dermatolog sau chirurgului, folosind o soluție de îndepărtare sigură și eficientă. Metodele sunt rapide, minim invazive și se realizează adesea cu anestezie locală.
Principalele metode de tratament includ:
- Electrocauterizarea: Utilizează un curent electric pentru a arde și îndepărta papilomul.
- Crioterapia: Înghețarea papilomului cu azot lichid, determinând căderea acestuia.
- Excizia chirurgicală: Tăierea papilomului de la bază cu un bisturiu sau o foarfecă chirurgicală (mai ales pentru papiloame mari).
- Terapia cu laser: Folosește un fascicul de lumină intensă pentru a vaporiza țesutul papilomului.
❄️ Crioterapia este o metodă modernă și eficientă nu doar pentru papiloame, ci și pentru veruci sau cheratoze. Află cum funcționează!
De ce este periculos să încerci îndepărtarea acasă?
Încercarea de a folosi un tratament pentru papiloame acasă (cum ar fi tăierea, legarea cu ață sau aplicarea de soluții chimice nesterile) este puternic descurajată. Aceste metode improvizate pot duce la complicații serioase și nu garantează îndepărtarea completă.
Riscurile îndepărtării acasă:
- Infecții: Instrumentele nesterile pot introduce bacterii în piele.
- Sângerare: Papiloamele au vase de sânge, iar tăierea lor poate provoca sângerări greu de oprit.
- Cicatrici: Procedurile incorecte lasă adesea cicatrici inestetice.
- Diagnostic greșit: Leziunea pe care încerci să o îndepărtezi ar putea fi altceva (un nev, o leziune precanceroasă), iar traumatizarea ei poate fi periculoasă.
Papiloamele la copii și în sarcină
Apariția papiloamelor este posibilă atât la copii, cât și în timpul sarcinii. La copii, deși mai rare, pot fi asociate cu HPV sau pot apărea în zone de frecare, necesitând o evaluare pediatrică.
În sarcină, papiloamele sunt foarte frecvente, în special în al doilea și al treilea trimestru, din cauza modificărilor hormonale și creșterii în greutate. De obicei, acestea nu reprezintă un risc pentru mamă sau făt, dar dacă devin iritate, medicul poate decide îndepărtarea lor după naștere.
Cum poți preveni apariția papiloamelor?
Deși nu pot fi prevenite în totalitate, în special dacă există o predispoziție genetică, anumiți pași pot reduce riscul. Menținerea unei greutăți corporale sănătoase și igiena riguroasă a pliurilor pielii sunt esențiale.
Măsuri de prevenție:
- Menținerea unei greutăți optime pentru a reduce zonele de frecare.
- Păstrarea pielii uscate și curate în zonele de pliuri (axile, inghinal).
- Evitarea purtării hainelor foarte strâmte sau a bijuteriilor care irită pielea (în special la gât).
- Vaccinarea anti-HPV (pentru prevenirea tipurilor de papiloame cauzate de acest virus).
Pași de urmat dacă ai papiloame
Dacă ai papiloame care te deranjează estetic sau fizic, cel mai important este să acționezi informat și în siguranță.
- Nu interveni acasă: Rezistă tentației de a rupe, tăia sau lega papiloamele.
- Monitorizează: Fii atent la orice schimbare de formă, culoare, dimensiune sau la apariția durerii.
- Programează un consult: Stabilește o vizită la un medic dermatolog pentru o evaluare corectă.
- Discută opțiunile: Medicul îți va explica ce tip de papilom ai și care este cea mai bună soluție de îndepărtare pentru cazul tău (crioterapie, excizie, laser etc.).
🏥 La REGINA MARIA, beneficiezi de expertiza unor medici dermatologi de top și de proceduri minim invazive efectuate în condiții de maximă siguranță. Programează-te online rapid și simplu pentru o consultație!
Întrebări frecvente despre papiloame
Papiloamele dispar de la sine?
Rareori. Spre deosebire de unii negi (veruci) care pot intra în remisie, papiloamele tind să fie permanente odată apărute și se pot chiar înmulți.
Un papilom rupt este periculos?
De obicei nu este periculos, dar poate fi dureros și poate sângera. Riscul principal este infecția. Este important să cureți zona cu un dezinfectant și să o protejezi cu un pansament steril.
Procedura de îndepărtare a papiloamelor este dureroasă?
Procedurile medicale de îndepărtare (laser, electrocauterizare, excizie) se realizează, de obicei, sub anestezie locală (cremă anestezică sau o mică injecție), astfel încât disconfortul este minim sau inexistent.
Asigurarea medicală acoperă îndepărtarea papiloamelor?
Îndepărtarea papiloamelor din motive pur estetice nu este, de regulă, acoperită. Dacă papilomul este localizat într-o zonă care provoacă iritație constantă, durere, sângerare sau există suspiciunea unei alte afecțiuni, costurile pot fi acoperite, în funcție de tipul de asigurare sau abonament.
Ce specialitate medicală se ocupă de papiloame?
Medicul dermatolog este specialistul care diagnostichează și tratează papiloamele. În cazul papiloamelor foarte mari sau localizate complex, poate fi necesară intervenția unui medic chirurg.
Tratamentul pentru papiloamele de pe gât este dureros?
Procedurile medicale de îndepărtare a papiloamelor de pe gât sunt considerate minim invazive și se realizează cu un disconfort redus. Pentru majoritatea metodelor (laser, electrocauterizare), medicul dermatolog va aplica o cremă anestezică locală pentru a elimina orice senzație de durere în timpul intervenției.
⚠️ Disclaimer: Acest articol este cu titlu informativ și nu constituie o recomandare medicală. Informațiile din acest material nu înlocuiesc consultul medical sau recomandările specialistului.
Infrastructura de diagnostic REGINA MARIA se bazează pe o rețea națională de laboratoare, ale cărei standarde de excelență sunt confirmate de cea mai prestigioasă acreditare internațională, JCI (Joint Commission International). Ducând mai departe angajamentul pentru siguranța pacientului, Laboratorul Central a devenit primul și singurul din țară care a integrat inteligența artificială în validarea analizelor. Această tehnologie inovatoare, avizată de specialiști și aliniată standardelor internaționale CLSI, verifică automat peste 50% din parametrii de laborator. Astfel, este redusă la minimum eroarea umană, garantând acuratețea și scurtând timpul de eliberare a rezultatelor.
Bibliografie:
- Cleveland Clinic, Skin Tags (Acrochordons), 2022. https://my.clevelandclinic.org/health/diseases/21528-skin-tags-acrochordons
- American Academy of Dermatology (AAD), Skin tags: Why they develop, and how to remove them, 2023. https://www.aad.org/public/diseases/a-z/skin-tags
- National Center for Biotechnology Information (NCBI), StatPearls - Acrochordon, 2024. https://www.ncbi.nlm.nih.gov/books/NBK448169/
- NHS (UK), Skin tags, 2023. https://www.nhs.uk/conditions/skin-tags/