Contactează-ne!
Ai simptome care te supără? Solicită chiar acum un sfat medical specializat.
Ce trebuie să știi acum despre glioblastom:
- Glioblastomul (cunoscut și ca glioblastom multiform) este cea mai frecventă și agresivă tumoră cerebrală malignă la adulți, fiind clasificată ca astrocitom de grad 4.
- Simptomele depind de localizarea tumorii și pot include dureri de cap severe, convulsii, modificări de personalitate sau deficite neurologice (slăbiciune, dificultăți de vorbire).
- Diagnosticul se bazează pe imagistică (RMN) și este confirmat obligatoriu prin biopsie, urmată de teste moleculare (cum ar fi statusul MGMT).
- Managementul este complex și implică, de obicei, o combinație de intervenție chirurgicală, radioterapie și chimioterapie, având ca scop încetinirea bolii și îmbunătățirea calității vieții.
Citește mai departe pentru a înțelege în detaliu ce presupune acest diagnostic, care sunt factorii de risc și ce înseamnă sprijinul medical modern.
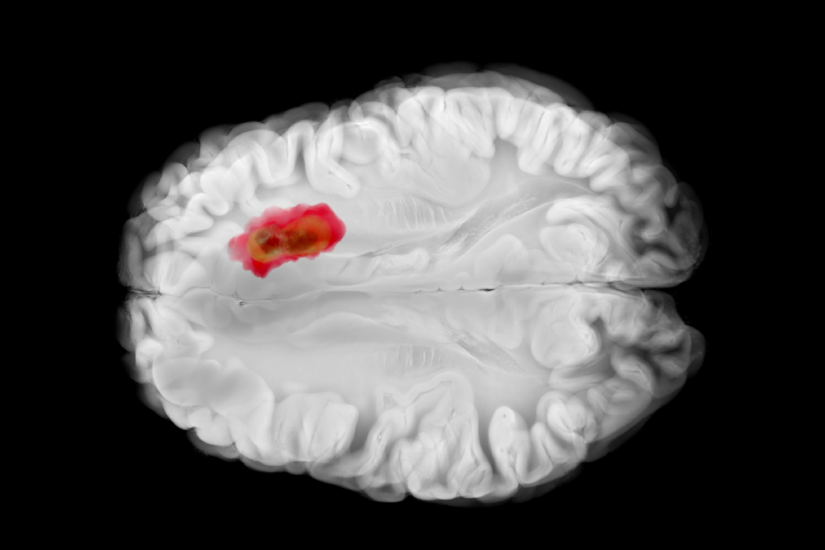
Ce este glioblastomul?
Glioblastomul, cunoscut istoric și ca glioblastom multiform (GBM), este cea mai comună și cea mai agresivă formă de tumoră cerebrală primară (care își are originea în creier) la adulți. Este un tip de astrocitom (o tumoră care provine din celulele gliale numite astrocite) și este clasificat de Organizația Mondială a Sănătății (OMS) ca tumoră de grad 4, cel mai înalt grad de malignitate.
Agresivitatea sa este cauzată de faptul că celulele sale se divid foarte rapid și sunt susținute de o rețea extinsă de vase de sânge (angiogeneză). De asemenea, glioblastomul are o tendință majoră de a se infiltra adânc în țesutul cerebral sănătos din jur, ceea ce face îndepărtarea chirurgicală completă extrem de dificilă sau imposibilă.
Prin ce se diferențiază gradele tumorale?
Clasificarea OMS folosește grade pentru a descrie cât de repede cresc tumorile cerebrale și cât de agresive sunt, pe o scară de la 1 la 4. Glioblastomul este întotdeauna clasificat ca grad 4, cel mai înalt nivel de malignitate.
Uneori, o tumoră cerebrală poate fi diagnosticată inițial la un grad inferior, cum ar fi grad 3 (cunoscut medical ca astrocitom anaplazic). Deși este o tumoră malignă, aceasta poate evolua în timp, transformându-se într-un glioblastom de grad 4. Când se întâmplă acest lucru, este denumit glioblastom secundar.
Cum se clasifică tumorile cerebrale?
Tumorile sunt împărțite în grade (de la 1 la 4):
- Gradul 1–2: Tumori cu creștere lentă, mai puțin agresive;
- Gradul 3: Tumori maligne care pot deveni mai agresive:
- Gradul 4: Tumori foarte agresive – cum este glioblastomul.
Ce este IDH și de ce contează?
IDH este o genă care ajută celulele să producă energie. În cazul tumorilor cerebrale, medicii analizează această genă pentru a înțelege cum se comportă tumora.
Tipuri de glioblastom în funcție de IDH:
Care sunt cauzele și factorii de risc pentru glioblastom?
Cauzele exacte rămân în mare parte necunoscute. Majoritatea cazurilor de glioblastom (peste 90%) sunt „primare” sau „de novo”, adică apar spontan, fără o cauză ereditară sau un factor de mediu clar identificabil.
Deși cauza este neclară, anumiți factori pot crește riscul de a dezvolta această boală:
- Vârsta: Riscul crește semnificativ odată cu vârsta, glioblastomul fiind cel mai frecvent diagnosticat la adulții cu vârste între 65 și 75 de ani.
- Sexul: Bărbații au o incidență ușor mai mare de a dezvolta glioblastom decât femeile.
- Expunerea la radiații: Singurul factor de risc de mediu clar dovedit este expunerea anterioară la radiații ionizante la nivelul capului, de obicei în scop terapeutic (radioterapie pentru o altă afecțiune, cum ar fi leucemia în copilărie).
- Factori genetici (rari): Anumite sindroame genetice rare, cum ar fi neurofibromatoza tip 1, sindromul Li-Fraumeni sau sindromul Lynch, pot crește riscul de a dezvolta tumori cerebrale, inclusiv glioblastom.
Care sunt simptomele glioblastomului?
Simptomele glioblastomului sunt adesea nespecifice și depind foarte mult de localizarea tumorii în creier și de presiunea pe care o exercită asupra structurilor învecinate (edem cerebral). De obicei, acestea se dezvoltă rapid, în decurs de săptămâni sau luni, din cauza creșterii accelerate a tumorii.
Cele mai comune semne includ:
- Dureri de cap: Adesea severe, persistente, care nu cedează la analgezicele obișnuite și se pot agrava dimineața sau la trezire.
- Convulsii: Apariția bruscă a crizelor epileptice (convulsii) la un adult fără un istoric medical care să le justifice este un semnal de alarmă major.
- Deficite neurologice" focale: Acestea depind strict de zona afectată a creierului (slăbiciune într-o parte a corpului, pierderea echilibrului, dificultăți de vorbire sau de înțelegere, tulburări de vedere).
- Modificări cognitive sau de personalitate: Confuzie, pierderi de memorie pe termen scurt, schimbări bruște de dispoziție, iritabilitate sau apatie.
- Greață și vărsături: Pot apărea brusc, în special dimineața, și sunt cauzate de creșterea presiunii intracraniene.
- Somnolență: Oboseală extremă și letargie care nu se ameliorează prin odihnă.
Cum se stabilește diagnosticul?
Diagnosticul glioblastomului începe cu o evaluare neurologică amănunțită și este susținut de tehnici avansate de imagistică. Confirmarea finală și detaliile moleculare esențiale pentru tratament se obțin doar prin analiza țesutului tumoral (biopsie).
Pașii de diagnostic sunt:
- Examen neurologic: Medicul evaluează vederea, auzul, echilibrul, coordonarea, forța musculară și reflexele pentru a identifica zonele cerebrale potențial afectate.
- Imagistică prin rezonanță magnetică (RMN): Este metoda de elecție. RMN-ul cerebral cu substanță de contrast (gadoliniu) este esențial. În cazul glioblastomului, imaginile arată de obicei o masă neregulată, care captează intens contrastul la periferie (sub formă de inel) și are un centru necrotic.
- Biopsia (analiza țesutului): Este obligatorie pentru confirmare. Un neurochirurg prelevează o mostră de țesut (fie printr-o biopsie stereotactică, fie în timpul operației de îndepărtare a tumorii). Țesutul este analizat de un medic anatomopatolog pentru a confirma gradul 4 și pentru a efectua teste moleculare vitale (ex. statusul promotorului MGMT, statusul IDH).
🩺 Diagnosticul de precizie este vital. REGINA MARIA, lider în calitatea serviciilor medicale, utilizează tehnologii de imagistică de ultimă generație și laboratoare acreditate internațional pentru a asigura o evaluare corectă. Programează o consultație la neurochirurgie pentru o evaluare completă!
Cum se tratează glioblastomul?
Tratamentul glioblastomului este complex și necesită o echipă multidisciplinară (neurochirurg, oncolog medical, radioterapeut, psiholog). Obiectivul principal nu este vindecarea (care este extrem de rară), ci încetinirea progresiei bolii, ameliorarea simptomelor și maximizarea calității vieții pacientului.
Protocolul standard (Stupp) implică trei modalități principale:
- Intervenția chirurgicală: Este, de obicei, primul și cel mai important pas. Scopul este „rezecția maximală sigură” – adică îndepărtarea a cât mai mult din tumoră (ideal peste 98%) fără a provoca noi deficite neurologice permanente.
- Radioterapia: Se administrează după operație, timp de aproximativ 6 săptămâni, pentru a distruge celulele canceroase microscopice rămase în țesutul cerebral din jurul zonei operate.
- Chimioterapia: Tratamentul standard implică administrarea unui agent chimioterapic (ex. temozolomidă) zilnic, în timpul radioterapiei, și ulterior în cicluri de întreținere, timp de 6-12 luni.
- Terapia cu câmpuri electrice (TTFields): O opțiune terapeutică mai nouă, care folosește un dispozitiv portabil ce aplică câmpuri electrice la nivelul scalpului. Acestea încetinesc diviziunea celulelor tumorale și pot fi folosite în combinație cu chimioterapia de întreținere.
- Un studiu recent a analizat efectul unui medicament antiparazitar numit mebendazol asupra unei forme de tumoră cerebrală (gliom malign) cu mutație IDH. Folosit împreună cu radioterapia, mebendazolul a încetinit creșterea celulelor tumorale și a crescut distrugerea lor. În modelul testat, combinația a dus la o supraviețuire mai bună decât oricare dintre tratamente folosite separat. Rezultatele sunt promițătoare și susțin testarea acestui tratament în studii clinice viitoare.
- Datele unei metaanalize sugerează că dieta ketogenică poate sprijini tratamentul tumorilor cerebrale prin afectarea metabolismului tumoral, reducerea inflamației și modificarea mediului din jurul tumorii, având avantajul unei toxicități reduse și aplicabilități ușoare. În viitor, ar putea fi folosită împreună cu chimioterapia și radioterapia, oferind un efect combinat asupra celulelor canceroase și protecție pentru cele sănătoase. Totodată, dieta ketogenică ar putea ajuta la controlul crizelor epileptice provocate de tumorile cerebrale.
🔍 Analizele genetice ale tumorii sunt esențiale pentru a ghida tratamentul. Află mai multe despre importanța testării MGMT și IDH 1/2 în tumorile cerebrale!
Glioblastom grad 4 - care sunt durata de viață și prognosticul?
Discuția despre prognostic este dificilă, deoarece glioblastomul grad 4 are, din păcate, un prognostic rezervat. Este o boală agresivă și complexă, iar șansele de supraviețuire pe termen lung sunt limitate.
Durata de viață variază semnificativ în funcție de mai mulți factori:
- Vârsta pacientului (pacienții mai tineri tind să aibă un prognostic mai bun).
- Starea generală de sănătate (statusul de performanță).
- Amploarea rezecției chirurgicale (cât de mult din tumoră a putut fi îndepărtată).
- Markerii moleculari ai tumorii (în special statusul MGMT metilat, care prezice un răspuns mai bun la chimioterapie).
Supraviețuirea mediană cu tratament standard (chirurgie, radio- și chimioterapie) este adesea raportată între 12 și 18 luni de la diagnostic. Un procent mic de pacienți (sub 10%) supraviețuiesc 5 ani sau mai mult. Deși căutările pentru „am invins glioblastom” reflectă dorința de speranță, este important de înțeles că supraviețuirea pe termen foarte lung este excepțională. Cercetarea medicală continuă și noile terapii (imunoterapie, terapii țintite) urmăresc constant să îmbunătățească aceste statistici.
🔍 În timpul monitorizării bolii, medicii pot folosi diverse analize de sânge sau imagistice. Înțelege mai bine rolul markerilor tumorali în oncologie și cum ajută aceștia la evaluarea răspunsului la tratament!
Ce presupune faza avansată?
Pe măsură ce glioblastomul progresează sau recidivează, simptomele se pot agrava. Acest lucru se întâmplă fie din cauza creșterii tumorii, fie din cauza edemului cerebral crescut. În această etapă, accentul tratamentului se mută de la încetinirea bolii la managementul simptomelor și asigurarea confortului (îngrijire paliativă).
Managementul simptomelor în faza avansată
Care sunt simptomele glioblastomului în faza terminală?
În faza terminală, care cuprinde ultimele zile sau săptămâni de viață, simptomele se accentuează pe măsură ce funcțiile corpului încetinesc. Starea de conștiență se reduce semnificativ, iar prioritatea absolută este managementul durerii și al disconfortului, alături de sprijinul emoțional pentru pacient și familie.
Semnele frecvente în această etapă pot include:
- Somnolență profundă: Pacientul petrece aproape tot timpul dormind și este din ce în ce mai greu de trezit (o progresie de la somnolența anterioară la o stare de inconștiență).
- Scăderea aportului de hrană și lichide: Apetitul și senzația de sete dispar treptat; acesta este un proces firesc al organismului în această fază, nu o sursă de disconfort pentru pacient.
- Modificări ale respirației: Respirația poate deveni neregulată, superficială sau poate avea pauze lungi între respirații (apnee).
- Dezorientare și agitație: Confuzia se poate intensifica (sindrom confuzional), deși de multe ori este înlocuită de o stare de inconștiență liniștită.
- Retragere socială: Pacientul poate părea că se retrage și nu mai răspunde la stimulii exteriori sau la comunicare.
- Schimbări ale temperaturii: Pielea poate deveni mai rece la atingere, în special la nivelul extremităților (mâini, picioare), din cauza încetinirii circulației sângelui.

Ce sprijin există pentru pacienți?
Diagnosticul de glioblastom are un impact emoțional profund atât asupra pacientului, cât și asupra familiei. Accesarea resurselor de suport psihologic și planificarea îngrijirii sunt la fel de importante ca tratamentul medical.
- Suport psiho-oncologic: Discuțiile cu un psiholog specializat ajută la gestionarea anxietății, depresiei și fricii legate de diagnostic, tratamente și prognosticul rezervat, inclusiv discuțiile dificile despre moartea în glioblastom.
- Grupuri de suport: Conectarea cu alte persoane care trec prin experiențe similare (fie pacienți, fie aparținători) poate reduce sentimentul de izolare.
- Asistență socială: Specialiștii pot oferi îndrumare cu privire la resurse medicale, drepturile pacientului, concedii medicale și planificarea îngrijirii pe termen lung sau la domiciliu.
- Comunicare deschisă: Echipa medicală de la REGINA MARIA pune accent pe comunicarea transparentă și empatică, ajutând familia să înțeleagă etapele bolii și deciziile terapeutice.
🤝 O echipă medicală integrată este crucială pentru a gestiona o boală atât de complexă. La REGINA MARIA, lider în calitatea serviciilor medicale, beneficiezi de expertiza comisiilor oncologice multidisciplinare (Tumor Board) care analizează fiecare caz în parte pentru a oferi cea mai bună strategie. Descoperă serviciile noastre de oncologie medicală!
Cum să acționezi dacă te confrunți cu acest diagnostic?
Primirea unui diagnostic de glioblastom este copleșitoare. Este important să acționezi structurat pentru a obține cea mai bună îngrijire posibilă.
- Solicită o a doua opinie: Dată fiind gravitatea diagnosticului, este recomandat să soliciți o a doua opinie (sau chiar o a treia) de la o echipă specializată în neuro-oncologie pentru a confirma diagnosticul și planul de tratament.
- Adresează-te unui centru specializat: Managementul glioblastomului necesită tehnologie avansată (neurochirurgie ghidată imagistic, radioterapie modernă) și o echipă cu experiență (neurochirurg, oncolog, radioterapeut).
- Pune întrebări clare: Întreabă echipa medicală despre obiectivele tratamentului (curativ vs paliativ), markerii moleculari ai tumorii (MGMT, IDH) și opțiunile de studii clinice disponibile.
- Caută sprijin psihologic: Nu ezita să ceri ajutor specializat pentru tine și pentru familie. Gestionarea impactului emoțional este vitală pentru a putea lua decizii medicale clare.
- Discută despre îngrijirea paliativă: Aceasta nu înseamnă renunțarea la tratament. Îngrijirea paliativă se concentrează pe managementul simptomelor (durere, greață, oboseală) și poate fi integrată încă de la începutul tratamentului oncologic pentru a îmbunătăți calitatea vieții.
Întrebări frecvente despre glioblastom
Glioblastomul este ereditar?
În majoritatea cazurilor (peste 95%), glioblastomul nu este ereditar și apare spontan (de novo), fără o cauză genetică moștenită. Doar un procent foarte mic de cazuri este asociat cu anumite sindroame genetice rare, cum ar fi neurofibromatoza tip 1 sau sindromul Li-Fraumeni.
Un telefon mobil poate cauza glioblastom?
Până în prezent, studiile științifice ample și meta-analizele nu au găsit o legătură concludentă sau o dovadă cauzală între utilizarea telefoanelor mobile (și radiațiile de radiofrecvență pe care le emit) și creșterea riscului de a dezvolta tumori cerebrale, inclusiv glioblastom.
De ce reapare glioblastomul (recidivează) atât de repede?
Glioblastomul recidivează aproape întotdeauna din cauza naturii sale extrem de infiltrative. Chiar și după o operație care pare a fi o rezecție totală la RMN, celule tumorale microscopice rămân adesea în țesutul cerebral normal din jur. Aceste celule sunt adesea rezistente la radio- și chimioterapie, permițându-le să crească din nou.
Ce înseamnă statusul MGMT ne-metilat?
MGMT este o genă care produce o enzimă ce repară ADN-ul. Dacă promotorul genei MGMT este „metilat” (un proces chimic), gena este inactivă (nu mai repară ADN-ul), iar chimioterapia (temozolomida) funcționează mult mai bine și pentru mai mult timp. Un status „ne-metilat” (cum se întâmplă la aprox. 60% din pacienți) înseamnă că gena este activă, repară daunele provocate de chimioterapie, iar tumora este, în general, mai rezistentă la acest tratament.
⚠️ Disclaimer: Acest articol este cu titlu informativ și nu constituie o recomandare medicală. Informațiile din acest material nu înlocuiesc consultul medical sau recomandările specialistului.
Infrastructura de diagnostic REGINA MARIA se bazează pe o rețea națională de laboratoare, ale cărei standarde de excelență sunt confirmate de cea mai prestigioasă acreditare internațională, JCI (Joint Commission International). Ducând mai departe angajamentul pentru siguranța pacientului, Laboratorul Central a devenit primul și singurul din țară care a integrat inteligența artificială în validarea analizelor. Această tehnologie inovatoare, avizată de specialiști și aliniată standardelor internaționale CLSI, verifică automat peste 50% din parametrii de laborator. Astfel, este redusă la minimum eroarea umană, garantând acuratețea și scurtând timpul de eliberare a rezultatelor.
Bibliografie:
- Stupp R., Mason WP., van den Bent MJ., et al., Radiotherapy plus Concomitant and Adjuvant Temozolomide for Glioblastoma, New England Journal of Medicine, martie 2005, https://pubmed.ncbi.nlm.nih.gov/15758009/
- American Association of Neurological Surgeons (AANS), Glioblastoma Multiforme, aprilie 2024, https://www.aans.org/patients/conditions-treatments/glioblastoma-multiforme/
- Weller M., van den Bent MJ., Preusser M., et al., EANO guidelines on the diagnosis and treatment of diffuse gliomas of adulthood, Nature Reviews Clinical Oncology, octombrie 2021, https://pmc.ncbi.nlm.nih.gov/articles/PMC8384724/
- Hegi ME., Diserens AC., Gorlia T., et al., MGMT Gene Silencing and Benefit from Temozolomide in Glioblastoma, New England Journal of Medicine, martie 2005, https://www.nejm.org/doi/full/10.1056/NEJMoa043331
- National Center for Biotechnology Information (NCBI), Grochans S., et al., Glioblastoma Multiforme: A Review of its Epidemiology and Pathogenesis through Clinical Presentation and Treatment, Asian Pacific Journal of Cancer Prevention, august 2017, https://pmc.ncbi.nlm.nih.gov/articles/PMC5563115/
- Louis DN., Perry A., Wesseling P., et al., The 2021 WHO Classification of Tumors of the Central Nervous System: a summary, Neuro-Oncology, august 2021, https://pmc.ncbi.nlm.nih.gov/articles/PMC8896839/
- National Center for Biotechnology Information (NCBI), PMC, Ketogenic Diet in the Treatment of Gliomas and Glioblastomas, 2022. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9504425/