Contactează-ne!
Ai simptome care te supără? Solicită chiar acum un sfat medical specializat.
Epilepsia este o boală cronică a creierului care afectează aproximativ 65 de milioane de oameni în întreaga lume, conform cercetătorilor. Boala se manifestă prin convulsii recurente, episoade scurte de mișcare involuntară ce pot implica o parte a corpului (epilepsie parțială) sau întregul corp (epilepsie generalizată), uneori fiind însoțite de pierderea cunoștinței și a controlului funcțiilor intestinului gros sau ale vezicii urinare.
Cauze
Nu se știe de ce apare, însă doctorii au adunat o serie de factori care contribuie la declanșarea bolii. Aceștia includ:
- Influențele genetice - existe unele forme de epilepsie care apar pe linie genetică. Cercetătorii cred că prezența unor gene poate cauza o sensibilitate mai mare față de factorii de mediu care declanșează convulsiile. Cu toate acestea, epilepsiile ereditare reprezintă 1% din totalul cazurilor și apar înainte de vârsta de 20 de ani;
- Unele afecțiuni ale creierului - prezența unei tumori poate cauza boala, însă și accidentul vascular cerebral este responsabil pentru epilepsie în cazul persoanelor de peste 35 de ani;
- Unele boli infecțioase - meningita, SIDA și encefalita virală pot cauza epilepsie;
- Unele probleme prenatale - lipsa unei nutriții adecvate pe durata sarcinii, deficiențele de oxigen, malformațiile creierului și chiar o infecție a mamei pot crește probabilitatea de apariție a epilepsiei la copil. De asemenea, dacă mama a luat droguri pe durata sarcinii, există un risc mai mare de aparitie a bolii la făt;
- Autismul sau neurofibromatoza (implică probleme ale dezvoltării neuronilor).
Factori de risc în epilepsie
Pe lângă cauzele de mai sus, există și o serie de factori de risc care cresc probabilitatea de apariție a bolii:
- vârsta - epilepsia debutează la copiii sub 17 ani sau afectează persoane vârstnice (cei peste 60 de ani);
- istoricul medical al familiei - dacă unul dintre părinți are epilepsie, copilul poate dezvolta această boală;
- leziuni la nivelul capului - pot apărea în cazul unui accident de mașină sau motocicletă;
- demența sau boala Alzheimer.

Simptome
Epilepsia apare ca urmare a unei activități anormale în creier, care determină convulsii comportament sau senzații neobișnuite. Convulsiile pot afecta diverse procese coordonate de acesta. Principalele simptome ale epilepsiei includ:
- o stare de confuzie
- mișcări necontrolabile ale mâinilor și picioarelor
- pierderea cunoștinței sau o stare de alienare față de mediul înconjurător
- senzație de frică sau anxietate.
În general, persoanele afectate de epilepsie tind să aibă aceleași simptome de la o criză la alta.
Activitatea neuronală excesivă în creier
De ce apar crizele epileptice?. Doctorii știu ce se întâmplă în creier în timpul convulsiilor, mecanismul producerii se cunoaște, însă nu și de ce. Crizele epileptice apar ca urmare a unor descărcări lente anormale în creier. Crizele se diferențiază unele de altele în funcție de zona din creier unde apar aceste descărcări. De exemplu, dacă ele apar în zona din creier responsabilă cu vederea, persoana afectată va avea halucinații; pe de altă parte, dacă este afectată zona responsabilă cu mișcarea, simptomele pot include căderi și tremurat.
Există inclusiv cazuri de epilepsie lipsită de convulsii, dar care se manifestă printr-o alienare față de realitate și chiar delir; aceste simptome nu sunt “înregistrate” de creier, iar persoana în cauză nu își amintește de ele după trecerea crizei.
În fine, cea mai comună formă de boală este cunoscută sub numele de “epilepsie a lobului temporal” și afectează unul sau ambii lobi temporali din creier. Persoana leșină foarte rar, însă trece printr-o situație de disociere care pornește din stomac și care se manifestă prin lipsa de reacție la ce o înconjoară; pacientul își amintește criza doar parțial. Afectează mai ales persoanele cu vârsta cuprinsă între 10 și 30 de ani.
Crizele epileptice
Acestea pot fi clasificate în două mari grupe: crize parțiale și crize generalizate.
Crizele parțiale apar atunci când există o activitate anormală doar într-o zonă a creierului. Acestea, la rândul lor, se împart în:
- crize parțiale fără pierderea cunoștinței - includ convulsii ale mâinilor sau picioarelor, alterarea stării emoționale, amețeli, schimbarea percepției asupra mirosului, gustului sau sunetelor, precum și senzația de amorțire, lumini care par intermitente;
- crize parțiale cu pierderea cunoștinței - includ cădere ori leșin sau o detașare temporară față de ceea ce este în jur. În timpul unei astfel de crize, persoana afectată realizează activități repetitive, în special frecatul mâinilor, mestecat, înghițit sau mers în cerc.
Crizele epileptice generalizate apar atunci când toate zonele creierului sunt afectate. Există șase tipuri de crize generalizate:
- crize fără convulsii - apar mai ales la copii și se manifestă prin “privit în gol” și mișcări impulsive sau clipit anormal. Apare o senzație temporară de detașare față de mediul înconjurător;
- crize tonice - se manifestă prin înțepenirea mușchilor spatelui, mâinilor sau picioarelor și poate duce la cădere;
- crize atonice - duc la pierderea controlului asupra mușchilor și se manifestă prin cădere bruscă;
- crize clonice - se manifestă prin mișcări involuntare a mușchilor gâtului, feței și brațelor;
- crize mioclonice - apar deodată și se manifestă prin mișcări bruște ale mâinilor sau picioarelor;
- crize tonico-clonice - sunt printre cele mai dramatice, manifestându-se prin pierderea cunoștinței, înțepenirea mușchilor, tremur, mușcarea limbii și, uneori, pierderea controlului asupra vezicii urinare.

Factori declansatori
De cele mai multe ori, o criză epileptică este declanșată de anumite situații sau factori externi, precum:
- lipsa somnului
- febra sau o boală trecătoare
- expunerea prelungită la stres
- luminile strălucitoare și cele intermitente
- consumul de cafea, alcool, medicamente sau droguri
- săritul peste mese, consumul excesiv al anumitor alimente.
Identificarea factorilor declanșatori nu este întotdeauna ușoară. Pentru a determina ce declanșează crizele epileptice, specialiștii recomandă păstrarea unui jurnal în care pacientul să scrie:
- ziua și ora crizei;
- ce făcea când a avut loc criza;
- ce se întâmpla în jur (oameni, zgomote, lumini etc);
- existența unor mirosuri neobișnuite, sunete sau imagini (halucinații);
- cât de stresat era;
- ce a mâncat sau cât timp a trecut de la ultima masă;
- cât de obosit era și cum a dormit noaptea precedentă.
Acest jurnal trebuie dus periodic la consultul medical. Doctorul îl poate folosi pentru a ajusta medicația sau pentru a recomanda noi forme de tratament.
Diagnosticare
Pe baza simptomelor și a istoricului medical, doctorul va recomanda realizarea mai multor teste pentru a stabili diagnosticul și pentru a determina cauza convulsiilor. Mai jos sunt câteva posibile teste care ajută la diagnosticarea epilepsiei:
- Examen neurologic - doctorul va testa comportamentul, capacitatea motorie și funcțiile mentale pentru a stabili tipul de epilepsie;
- Teste de sânge - acestea vor arăta dacă există infecții, afecțiuni genetice sau alte boli care se manifestă prin convulsii;
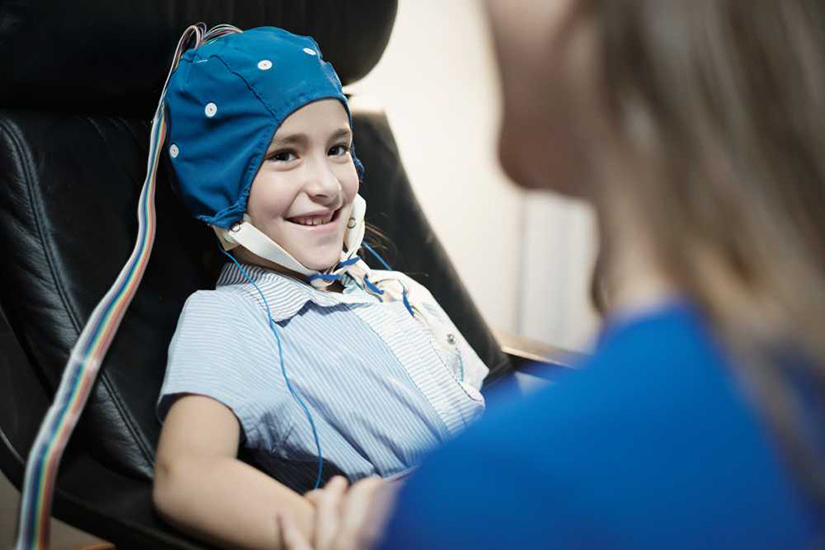
- Electroencefalograma - unul dintre cele mai populare teste pentru a diagnostica epilepsia. Doctorul lipește de scalp o cască cu electrozi. Aceștia înregistrează activitatea electrică a creierului. Dacă ai epilepsie, testul va indica o anomalie a undelor cerebrale chiar și în absența convulsiilor. Pentru a stabili tipul epilepsiei, s-ar putea să fie nevoie de o monitorizare îndelungată, uneori inclusiv pe durata somnului, pentru ca aparatul să înregistreze o criză convulsivă;
- Test de imagistică cu computer tomograf (CT) - acest dispozitiv folosește raze X pentru a scana creierul. Imaginile obținute indică doctorului eventualele anomalii care ar putea cauza convulsiile (de exemplu, tumori, sângerări cerebrale sau chisturi);
- Test RMN (IRM)- detaliază activitatea undelor cerebrale prin expunerea la un ansamblu de magneți puternici. Acest test indică existența unor leziuni sau anomalii ce ar putea explica apariția convulsiilor;
- Test PET (tomografie cu emisie de pozitroni) - înainte de expunerea la un aparat RMN, se va injecta o doză mică de substanță radioactivă pentru a ajuta la “aprinderea” zonelor active din creier și pentru a detecta eventualele anomalii;
- Teste neuropsihologice - doctorul va testa gândirea, memoria și abilitatea de vorbire prin câteva teste simple. Acest lucru va dezvălui ce zonă din creier este afectată.
Tratament
Potrivit specialiștilor, 70% dintre persoanele care au epilepsie scapă de convulsii dacă iau medicația recomandată de doctor. Deoarece nu există un medicament care să trateze toate tipurile de epilepsie, diagnosticarea corectă a bolii este primordială.
În cazul copiilor cu epilepsie, administrarea pe termen lung (2-3 ani) a medicației anticonvulsive poate duce la dispariția convulsiilor. În cazul adulților care iau medicamente, absența convulsiilor cel puțin trei ani la rând poate duce la diminuarea dozelor și chiar eliminarea medicației.
Stabilirea medicamentului potrivit reprezintă un proces complex. Medicul va ține cont de frecvența convulsiilor, vârstă, precum și de alte probleme de sănătate - pentru a se asigura că anticonvulsivele nu interacționează cu alte medicamente. De cele mai multe ori, se recomandă o doză mică de medicament care crește progresiv, până când convulsiile sunt ținute sub control.
Cum acționează medicamentele anticonvulsive?
Anticonvulsivele nu opresc convulsiile în momentul producerii lor și nu reprezintă un antidot pentru epilepsie. Medicamentul este absorbit la nivelul stomacului, trece în sânge și ajunge la creier. Odată ajuns aici, acționează asupra neurotransmițătorilor, reducând activitatea electrică ce duce la apariția convulsiilor. Există mai multe medicamente, iar doctorul poate recomanda unul singur sau o combinație, în funcție de tipul de epilepsie. Cele mai comune medicamente pentru epilepsie includ una dintre substanțele de mai jos:
- levetiracetam
- lamotrigină
- topiramat
- acid valproic
- carbamazepină
- etosuximidă.
Aceste medicamente pot fi luate oral, sub formă lichidă sau injectabilă, o dată sau de două ori pe zi. Este esențial ca tratamentul să fie luat zilnic, conform recomandărilor medicului și la aproximativ aceleași ore.
Medicația anticonvulsivă are, totuși, o serie de efecte secundare. Mai jos sunt câteva dintre ele:
- oboseală;
- amețeli;
- pierdere în greutate;
- probleme de coordonare;
- probleme de vorbire;
- probleme de memorie;
- iritații ale pielii, inflamarea unor organe, depresie, gânduri suicidale - rar.
Pentru a ține epilepsia sub control, este bine să ții cont de următorii pași:
- ia medicația conform instrucțiunilor;
- vorbește cu doctorul înainte de a lua alte medicamente (anticonvulsive sau de altă natură) ori produse naturiste;
- evită să oprești medicația fără a vorbi cu medicul - anticonvulsivele se elimină din sistem prin reducerea treptată a dozei pe o perioadă de câteva luni;
- anunță urgent doctorul dacă te copleșește depresia sau observi schimbări emoționale ori de comportament după creșterea dozei sau schimbarea unui medicament;
- spune dacă ai migrene - ți se poate recomanda un medicament care nu are acest efect secundar.
Pe durata tratamentului, va trebui să mergi regulat la control pentru rețeta medicală și pentru o evaluare a stării generale de sănătate.
Atunci când medicamentele nu au efect sau în anumite cazuri speciale, ar putea fi nevoie de intervenție chirurgicală. Operațiile au loc doar atunci când:
- convulsiile sunt cauzate de o problemă dintr-o zonă foarte bine stabilită din creier;
- zona din creier care trebuie operată nu interferează cu funcții vitale precum vorbirea, funcțiile motorii, vederea sau auzul.
Uneori, chiar și după intervenția chirurgicală, va fi nevoie să iei medicamente, însă în doze mai mici. În cazuri foarte rare, operația poate afecta capacitățile cognitive.
Complicatii
Apariția unei crize epileptice în anumite situații poate pune în pericol atât viața pacientului, cât și a celor de lângă el. Mai jos sunt câteva dintre complicațiile asociate epilepsiei:
- Cădere - poate duce la rănirea, traumatizarea capului sau fracturarea oaselor;
- Înec - există o probabilitate de până la 19 ori mai mare de a te îneca dacă ai o criză atunci când înoți, prin comparație cu restul populației;
- Accidente de mașină - dacă ai o criză convulsivă în timp ce conduci, există un risc mai mare de accidente, precum și în cazul în care manevrezi anumite aparate (de exemplu, cele din construcții). Legislația interzice condusul în cazul celor cu epilepsie, iar pentru a putea conduce din nou, trebuie să nu fi avut convulsii pe o perioadă de minim 10 ani;
- Probleme de sarcină - crizele convulsive pot pune în pericol atât gravida, cât și fătul, iar unele antiepileptice cresc riscul de defecte la naștere. Dacă ai epilepsie și vrei să rămâi însărcinată, vorbește cu doctorul înainte. Acesta va trebui să te monitorizeze pe durata sarcinii și să ajusteze medicația;
- Probleme emoționale - persoanele cu epilepsie sunt mult mai predispuse la probleme psihologice, în special depresie, anxietate și gânduri suicidale. Aceste probleme apar atât din dificultatea de a înțelege boala și simptomele sale, cât și din efectele secundare ale medicamentelor;
- Status epilepticus - constă în convulsii care durează mai mult de cinci minute sau mai multe episoade convulsive la rând, fără a exista perioade în care îți recapeți cunoștința. Poate duce la traume cerebrale ireversibile sau chiar deces.
Preventie
Epilepsia nu este o boală ce poate fi prevenită, ci doar ținută sub control, printr-o combinație de medicamente și obiceiuri sănătoase. Mai jos sunt câteva sfaturi pentru a limita apariția convulsiilor:
- ia medicamentele recomandate de medic și spune-i dacă apar orice fel de anomalii emoționale, cognitive sau de comportament;
- dormi suficient;
- relaxează-te pe timpul zilei, limitând pe cât posibil stresul;
- fă mișcare;
- limitează consumul de cafea, alcool și tutun;
- poartă o brățară specială pentru epileptici - astfel, personalul de la urgențe va ști cu ce problemă de sănătate te confrunți;
- adoptă o dietă sănătoasă din care să nu lipsească proteinele și grăsimile sănătoase - studiile realizate spun că ajută la reducerea convulsiilor în cazul copiilor;
- evită adoptarea unei diete restrictive;
- vorbește cu doctorul înainte de a lua un alt medicament.
Episoadele epileptice pot fi periculoase mai ales pentru persoanele diagnosticate recent sau pentru cei din jurul lor. Indiferent de tipul de epilepsie, este bine ca bolnavii să ia medicamentele conform instrucțiunilor doctorului și să îi spună despre orice fel de schimbări emoționale sau de comportament. Ținerea sub control a convulsiilor poate duce, pe termen lung, la reducerea medicației sau chiar la eliminarea acesteia.
Afla AICI mai multe informatii despre epilepsia in sarcina.