Contactează-ne!
Ai simptome care te supără? Solicită chiar acum un sfat medical specializat.
Durerea în spatele genunchiului, resimțită adesea în fosa poplitee, este o problemă destul de comună, cu numeroase cauze posibile. Pentru un tratament corect, identificarea sursei durerii este esențială. Vom discuta despre anatomia genunchiului, cauzele frecvente ale durerii, metodele de diagnostic și opțiunile de tratament.
Anatomia genunchiului
Pentru a înțelege mai bine durerea din spatele genunchiului, e util să cunoști principalele structuri anatomice din această zonă:
- Tendoanele principale: tendoanele mușchilor ischiogambieri (hamstring) se fixează în partea posterioară a genunchiului.
- Mușchii: mușchii gastrocnemieni (gemeni) și popliteu sunt principalii mușchi ai zonei.
- Nervii: nervul sciatic se divide în nervul tibial și nervul fibular comun (peronier comun), în spatele genunchiului.
- Vasele de sânge: artera și vena poplitee traversează fosa poplitee.
- Chistul Baker: este o umflătură plină cu lichid, care poate apărea în spatele genunchiului.
Cauze frecvente ale durerii
Durerea în spatele genunchiului poate avea numeroase cauze. Printre cele mai întâlnite se numără:
Leziuni musculo-tendinoase
Durerile musculare pot apărea ca urmare a stresului, tensiunii sau activității fizice intense.
- Stresul: stresul emoțional sau psihic poate determina organismul să elibereze hormoni care cresc tensiunea musculară. Acest lucru poate duce la apariția durerilor musculare, mai ales la nivelul gâtului, umerilor sau spatelui.
- Tensiunea: tensiunea musculară apare adesea din cauza pozițiilor incorecte sau a menținerii unei posturi fixe pentru perioade lungi de timp. De exemplu, statul prelungit la birou sau dormitul într-o poziție incomodă pot cauza contractarea mușchilor și, implicit, dureri.
- Activitatea fizică intensă: exercițiile fizice solicitante, ridicarea greutăților sau efortul fizic neobișnuit pot duce la suprasolicitarea mușchilor. Acest lucru provoacă mici leziuni la nivelul fibrelor musculare, ceea ce generează inflamație și durere după exercițiu (cunoscută și ca febră musculară).
Cele mai importante patologii care determină durere în spatele genunchiului sunt:
Tendinita ischio-gambierilor (hamstring)
Tendinita ischio-gambierilor reprezintă inflamația sau iritarea tendoanelor mușchilor din partea posterioară a coapsei (hamstring). Aceasta poate apărea din cauza suprasolicitării, a întinderii excesive sau a microtraumatismelor repetate, fiind frecvent întâlnită la sportivi, în special la cei care practică alergare sau sporturi ce implică sprinturi. Manifestările includ durere la nivelul feselor sau în partea posterioară a coapsei, rigiditate, sensibilitate la palpare și, uneori, slăbiciune musculară.
Tendinita mușchiului popliteu
Tendinita mușchiului popliteu implică inflamația tendonului acestui mușchi mic, situat în spatele genunchiului. Popliteul joacă un rol important în stabilizarea genunchiului și în deblocarea articulației pentru mers. Tendinita apare, de obicei, la alergători sau la cei care practică activități ce implică schimbări bruște de direcție. Simptomele includ durere în partea posterioară sau laterală a genunchiului, disconfort la coborârea pantelor și sensibilitate la nivelul fosei poplitee.
Leziuni ale mușchilor gemeni ( gastrocnemieni)
Leziunile mușchilor gemeni ( gastrocnemieni) sunt frecvente la sportivi și pot varia de la întinderi ușoare până la rupturi parțiale sau totale ale fibrelor musculare. Aceste leziuni apar, de regulă, în urma unei contracții bruște sau a unei accelerări rapide, cum ar fi săriturile sau sprinturile. Simptomele includ durere acută la nivelul gambei, umflătură, vânătăi și, uneori, dificultate la mers sau la sprijinirea pe piciorul afectat.
Chistul Baker (popliteal)
Este o acumulare de lichid sinovial în spatele genunchiului, apărută, de cele mai multe ori, ca urmare a altor probleme, cum ar fi artrita genunchiului sau leziunile de menisc.
Sănătatea genunchilor este importantă pentru o bună calitate a vieții. Află mai multe despre artrita genunchiului: cauze, simptome si optiuni de tratament.
Această afecțiune poartă denumirea de chist Baker (sau chist popliteal) și se manifestă prin umflătură vizibilă sau palpabilă în zona posterioară a genunchiului, care poate provoca disconfort, durere sau senzație de tensiune. Chistul apare atunci când există o producție excesivă de lichid sinovial în articulația genunchiului, de obicei, ca răspuns la inflamație sau leziuni interne, cum ar fi rupturile de menisc sau artrita.
Simptomele pot varia de la absența completă a durerii până la dificultate la îndoirea sau extensia genunchiului, rigiditate sau chiar senzația de presiune în spatele genunchiului. În unele cazuri, chistul se poate rupe, determinând scurgerea lichidului în mușchii gambei, ceea ce poate cauza umflătură și roșeață în zona respectivă.
Diagnosticarea se face, de regulă, prin examen clinic și investigații imagistice precum ecografia sau RMN-ul, pentru a exclude alte posibile cauze ale simptomelor. Tratamentul vizează, în primul rând, afecțiunea de bază care a determinat acumularea de lichid sinovial și poate include medicamente antiinflamatoare, fizioterapie, puncție pentru evacuarea lichidului sau, în cazuri rare, intervenție chirurgicală.
Afecțiuni articulare interne
Uneori, durerea resimțită în spatele genunchiului poate fi cauzată de:
- Leziuni ale meniscului (cornul posterior): meniscul este o structură cartilaginoasă din genunchi care ajută la absorbția șocurilor și la stabilizarea articulației. Leziunile cornului posterior al meniscului apar frecvent în urma unor mișcări bruște de rotație sau a unor traumatisme directe. Aceste leziuni pot duce la dureri, blocaje sau senzația de instabilitate a genunchiului.
- Artroza genunchiului: artroza este o afecțiune degenerativă caracterizată de uzura cartilajului articular, ceea ce duce la durere, rigiditate și limitarea mobilității genunchiului. Este mai frecventă la persoanele în vârstă, dar poate apărea și la tineri, mai ales după traumatisme sau suprasolicitare.
- Artrită inflamatorie: aceasta reprezintă inflamația articulațiilor genunchiului, cauzată de diverse boli autoimune, cum ar fi artrita reumatoidă. Se manifestă prin durere, umflătură, roșeață și limitarea mișcărilor. Tratamentul vizează reducerea inflamației și menținerea funcției articulației.
Probleme vasculare
Deși mai rare, problemele vasculare pot fi o cauză a durerii:
Tromboza Venoasă Profundă (TVP) – necesită atenție medicală urgentă!
Tromboza Venoasă Profundă reprezintă formarea unui cheag de sânge într-o venă profundă, cel mai frecvent, la nivelul membrelor inferioare. Această afecțiune poate provoca durere, umflături, roșeață și senzație de căldură la nivelul piciorului afectat. TVP este o urgență medicală, deoarece cheagul se poate desprinde și poate migra către plămâni, ducând la embolie pulmonară, o complicație potențial fatală. Factorii de risc includ imobilizarea prelungită, intervențiile chirurgicale recente, traumatismele, obezitatea, sarcina și anumite afecțiuni medicale care cresc coagulabilitatea sângelui. Diagnosticul se stabilește prin ecografie Doppler, iar tratamentul implică anticoagulante și, în cazuri severe, intervenții chirurgicale.
Anevrismul arterei poplitee
Anevrismul arterei poplitee constă în dilatarea anormală a acestei artere situate în spatele genunchiului. De obicei, este cauzat de ateroscleroză, dar poate apărea și din cauza traumelor sau a unor boli ereditare ale țesutului conjunctiv. Anevrismul poate fi asimptomatic, dar riscul major constă în formarea de cheaguri care pot bloca fluxul sanguin către picior, ducând la ischemie acută sau chiar la pierderea membrului. Simptomele pot include durere, senzație de puls la nivelul genunchiului sau modificări de culoare și temperatură ale piciorului. Diagnosticul se face prin ecografie vasculară sau angiografie, iar tratamentul poate varia de la monitorizare atentă până la intervenție chirurgicală sau endovasculară, în funcție de dimensiunea și simptomele anevrismului.
Compresii nervoase
Compresia nervoasă reprezintă o cauză importantă a durerii localizate în regiunea poplitee (spatele genunchiului). Unul dintre nervii cel mai frecvent implicați este nervul fibular comun (numit și nervul sciatic popliteu extern).
Nervul fibular comun
- Este o ramură a nervului sciatic care trece prin fosa poplitee, în apropierea articulației genunchiului.
- Acest nerv este relativ superficial în zona capului fibulei, ceea ce îl face vulnerabil la compresie sau leziuni.
Cauze ale compresiei nervului fibular comun
- Traumatisme locale (lovituri, fracturi ale fibulei sau luxații ale genunchiului)
- Presiune prelungită (statul picior peste picior, ghips sau orteze strânse)
- Mase tumorale sau chisturi (de exemplu, chist Baker voluminos)
- Leziuni iatrogene (în urma unor intervenții chirurgicale la genunchi)
Simptome ale compresiei
- Durere acută sau cronică în spatele și/sau partea laterală a genunchiului
- Senzație de amorțeală, furnicături sau arsură pe fața laterală a gambei și a piciorului
- Slăbiciune musculară, în special la extensia degetelor și dorsiflexia piciorului (poate apărea „piciorul în steag”)
Suprasolicitare și microtraumatisme
Această problemă apare frecvent la sportivi sau la persoanele care efectuează efort fizic intens, deoarece mușchii lor sunt supuși unor solicitări crescute și repetitive. În timpul exercițiilor, fibrele musculare pot suferi microleziuni, iar organismul are nevoie de timp pentru recuperare. De asemenea, lipsa unei încălziri adecvate și suprasolicitarea pot contribui la apariția acestor afecțiuni. Prin urmare, este important ca sportivii să acorde atenție tehnicii de antrenament și să respecte perioadele de odihnă.
Simptome asociate durerii în spatele genunchiului
Pe lângă durere, pot apărea și alte simptome, care te pot ajuta să identifici cauza problemei:
- Umflătură localizată în spatele genunchiului: aceasta poate indica prezența unui chist Baker sau a unei acumulări de lichid sinovial, care apare adesea în urma unei leziuni sau a inflamației articulației.
- Senzație de rigiditate și dificultate în mișcare: rigiditatea poate apărea din cauza inflamației, a unei leziuni la nivelul cartilajului sau a ligamentelor și poate îngreuna extensia sau flexia completă a genunchiului.
- Zgomote articulare (crepitații): aceste zgomote, ca niște pocnituri sau trosnituri la mișcarea genunchiului, pot sugera uzura cartilajului (artroză) sau prezența unor corpi liberi în articulație.
- Senzație de instabilitate a genunchiului: dacă simți că genunchiul „cedează” sau nu oferă suport, acest lucru poate fi cauzat de o leziune a ligamentelor (cum ar fi ligamentul încrucișat anterior sau colateral).
- Durere când îndoi genunchiul: durerea la flexie poate fi semnul unei leziuni meniscale, al unei inflamații sau al unui proces degenerativ la nivelul articulației.
Dacă suspectezi o tromboză venoasă profundă (TVP), fii atent la umflarea gambei, roșeață și senzația de căldură locală. Iată care sunt semnalele de alarma pentru TVP care necesită consult medical de urgență.

Diagnosticarea durerii
Pentru a pune un diagnostic corect, sunt necesare mai multe etape de diagnostic:
Consult medical (ortopedie)
În timpul consultului, medicul specialist poate stabili cauzele durerilor de genunchi. Procesul de evaluare este esențial pentru a identifica problema și pentru a recomanda tratamentul adecvat.
Va discuta cu tine despre istoricul tău medical (anamneză). Medicul îți va adresa întrebări legate de apariția durerii, intensitatea acesteia, factorii care o agravează sau o ameliorează, eventuale traumatisme anterioare, activitățile fizice pe care le practici, precum și despre alte afecțiuni de care suferi. Aceste informații ajută la conturarea unui context general și la identificarea unor posibile cauze ale durerii.
Te va examina clinic. Examinarea fizică presupune inspecția genunchiului pentru a observa eventuale umflături, modificări de culoare sau deformări. Medicul va palpa zona pentru a identifica punctele dureroase și va testa mobilitatea articulației, stabilitatea ligamentelor și funcția mușchilor din jurul genunchiului. De asemenea, poate solicita anumite mișcări sau teste specifice, pentru a evalua structurile afectate.
În funcție de concluziile consultului, medicul poate recomanda investigații suplimentare, precum radiografii, RMN sau analize de laborator, pentru a confirma diagnosticul și a elabora un plan de tratament personalizat. Află mai multe despre RMN efectuat in reteaua Regina Maria.
Investigații imagistice
- Ecografia musculo-scheletală – este utilă pentru a vedea chistul Baker și tendoanele. Această investigație folosește ultrasunete pentru a oferi imagini detaliate ale țesuturilor moi din jurul genunchiului, permițând identificarea acumulărilor de lichid, a inflamațiilor sau a rupturilor de tendoane. De asemenea, poate evidenția prezența unui chist Baker (chist popliteu), care apare frecvent în afecțiuni inflamatorii sau degenerative ale genunchiului.
- Radiografia genunchiului – ajută la vizualizarea structurii oaselor. Este o metodă imagistică rapidă și accesibilă, utilă pentru a depista fracturi, modificări de uzură (artroză), deformări osoase sau prezența corpurilor străine. Radiografia nu evidențiază țesuturile moi, dar este esențială pentru evaluarea integrității osoase și a spațiului articular.
- RMN (Rezonanță Magnetică Nucleară) – oferă detalii despre meniscuri, ligamente și cartilaj. Aceasta este cea mai sensibilă metodă pentru evaluarea structurilor intraarticulare, permițând depistarea rupturilor de menisc, a leziunilor ligamentelor (cum ar fi LIA sau LCM), a deteriorării cartilajului articular sau a altor patologii ale țesuturilor moi. RMN-ul nu implică radiații și oferă imagini de înaltă rezoluție.
- Ecografia Doppler vasculară – se folosește dacă există suspiciunea de TVP (tromboză venoasă profundă). Această investigație permite evaluarea fluxului sanguin în venele membrelor inferioare și poate identifica eventualele cheaguri de sânge care pot provoca complicații grave. Este indicată atunci când pacientul prezintă umflături, durere sau modificări de culoare la nivelul membrului inferior.
Opțiuni de tratament
Pentru a reduce disconfortul, află care sunt diferitele modalități de ameliorare a durerilor articulare.
Tratamentul diferă în funcție de cauza durerii în spatele genunchiului. Acesta poate include:
Tratament conservator
Aplicarea protocolului RICE/PRICE (Repaus, Gheață, Compresie, Elevație/Protecție): protocolul RICE sau PRICE este esențial în managementul leziunilor acute ale țesuturilor moi, precum entorsele sau întinderile musculare. Acesta presupune:
- Repaus: oprirea activității care a provocat leziunea, pentru a preveni agravarea acesteia.
- Gheață: aplicarea de gheață (sau comprese reci) pe zona afectată, timp de 15-20 de minute la fiecare 2-3 ore, pentru a reduce inflamația și durerea.
Compresie: folosirea unui bandaj elastic, pentru a limita umflarea și a susține zona lezată. - Elevație: ridicarea membrului afectat deasupra nivelului inimii, pentru a diminua edemul.
- Protecție: în unele cazuri, se pot utiliza o orteză sau alte mijloace de protecție, pentru a preveni agravarea leziunii.
Administrarea de medicamente antiinflamatoare (AINS) și analgezice: pentru a controla durerea și inflamația, se pot administra medicamente antiinflamatoare nesteroidiene (AINS), precum ibuprofenul sau diclofenacul, dar și analgezice simple, cum ar fi paracetamolul. Acestea trebuie utilizate conform recomandărilor medicului, ținând cont de eventualele contraindicații sau efecte adverse.
Kinetoterapie și fizioterapie: după faza acută a leziunii, recuperarea funcțională este esențială. Kinetoterapia implică exerciții specifice menite să redea mobilitatea, forța și flexibilitatea articulației sau a mușchiului afectat. Fizioterapia poate include proceduri precum electroterapia, ultrasunetele, terapia cu laser sau masajul terapeutic, contribuind la reducerea durerii, a inflamației și la accelerarea vindecării.
Recuperarea medicală este esențială în toate leziunile osteo-musculare. Află mai multe despre importanta kinetoterapiei si aplicatiile sale practice.
Evitarea activităților care declanșează sau agravează durerea: este important să se evite mișcările sau activitățile fizice care pot agrava leziunea sau pot prelungi procesul de recuperare. Reluarea activităților se va face treptat, sub supravegherea specialistului, pentru a preveni recidiva sau apariția unor complicații.
Tratament medical
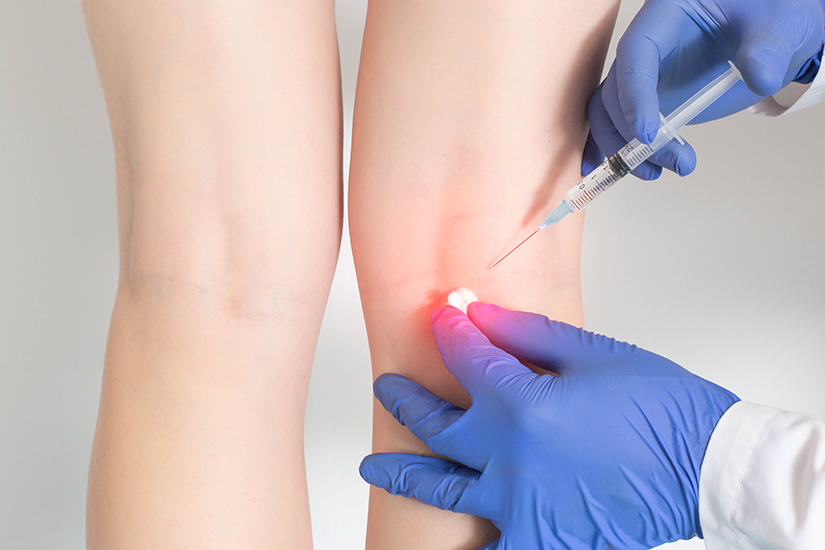
Infiltrații locale cu corticosteroizi (pentru a reduce inflamația)
Infiltrațiile cu corticosteroizi presupun injectarea directă a unui medicament antiinflamator în zona afectată, cu scopul de a reduce rapid inflamația și durerea. Acest tratament este util în special când inflamația este severă sau nu răspunde la alte terapii conservatoare. Procedura se realizează sub ghidaj ecografic, pentru a crește acuratețea și siguranța, iar efectul poate dura de la câteva săptămâni la câteva luni. Se recomandă limitarea numărului de infiltrații, pentru a evita efectele secundare locale sau sistemice ale corticosteroizilor.
Aspirația chistului Baker (dacă este necesar)
Aspirația chistului Baker implică extragerea lichidului acumulat în chist, cu ajutorul unui ac, sub control ecografic. Această procedură este indicată atunci când chistul este voluminos, tensionat și provoacă disconfort sau limitarea mișcării. Aspirația poate oferi o ameliorare rapidă a simptomelor, însă există riscul de recidivă, dacă nu se tratează cauza de bază a formării chistului. În unele cazuri, după aspirație, se poate injecta și un corticosteroid, pentru a reduce riscul reapariției inflamației.
Tratament specific pentru afecțiunea de bază (de exemplu, tratarea artrozei)
Chistul Baker apare, de obicei, secundar unei afecțiuni articulare, cum ar fi artroza, artrita reumatoidă sau leziunile meniscului. Tratarea cauzei principale este esențială pentru prevenirea recurenței chistului. În cazul artrozei, tratamentul poate include administrarea de antiinflamatoare, fizioterapie, exerciții fizice pentru întărirea musculaturii periarticulare, suplimente pentru sănătatea cartilajului și, în cazuri avansate, intervenții chirurgicale. Gestionarea eficientă a bolii de fond duce la reducerea simptomelor și previne reapariția chistului Baker.
Tratament chirurgical
În anumite situații, pot fi necesare intervenții chirurgicale, precum:
Artroscopie pentru leziunile de menisc
Artroscopia este o procedură minim invazivă, care permite medicului să vizualizeze și să trateze direct leziunile de la nivelul meniscului, prin incizii foarte mici. Cu ajutorul unei camere video miniaturale și al unor instrumente speciale, chirurgul poate îndepărta sau repara porțiunile afectate ale meniscului, reducând durerea și îmbunătățind mobilitatea genunchiului. Recuperarea este, de obicei, mai rapidă decât în cazul chirurgiei clasice.
Excizia chistului Baker (în cazuri severe)
Chistul Baker este o umflătură plină cu lichid care apare în spatele genunchiului, de regulă, ca urmare a unor afecțiuni articulare precum artrita sau leziunile de menisc. În cazurile severe, când chistul provoacă dureri intense sau restricționează mișcarea, poate fi necesară excizia chirurgicală a acestuia. Procedura presupune îndepărtarea chistului și, uneori, tratarea cauzei subiacente, pentru a preveni recidiva.
Alte proceduri, în funcție de cauza problemei
În funcție de diagnosticul exact și de severitatea afecțiunii, se pot recomanda și alte intervenții chirurgicale sau tratamente, precum reconstrucția ligamentelor, sinovectomia (îndepărtarea membranei sinoviale inflamate) sau osteotomia (realinierea oaselor pentru a reduce presiunea pe articulație). Alegerea procedurii potrivite se face individualizat, în funcție de nevoile și particularitățile fiecărui pacient.
Cum previi recurențele?
Poți preveni apariția sau reapariția durerii în spatele genunchiului, urmând aceste sfaturi:
- Încălzește-te bine, înainte de a face exerciții fizice
- Fă stretching în mod regulat, pentru a-ți menține flexibilitatea
- Întărește mușchii din jurul genunchiului, cu exerciții specifice
- Corectează orice dezechilibru muscular, cu ajutorul unui specialist
- Menține o greutate normală, ca să reduci presiunea pe articulații
Când să mergi la medic?
Este important să ceri sfatul unui medic, în următoarele situații:
- Durere severă sau persistentă, care nu se ameliorează cu tratament acasă
- Umflătură mare sau roșeață în zona genunchiului
- Nu poți pune greutate pe picior, din cauza durerii
- Genunchiul este instabil sau simți că „cedează” când mergi
- Nu poți mișca genunchiul în mod normal
- Ai febră, frisoane sau căldură locală intensă
Întrebări frecvente
Iată care sunt câteva dintre întrebările frecvente pe care și le pun pacienții referitor la durerea în spatele genunchiului:
Ce pot face acasă pentru a ameliora o durere ușoară în spatele genunchiului, înainte de a ajunge la medic?
Dacă ai o durere ușoară, poți aplica gheață sau căldură, te poți odihni și poți evita activitățile care agravează durerea. De asemenea, poți lua antiinflamatoare nesteroidiene, cu recomandarea medicului. Dacă durerea nu trece sau se agravează, consultă un specialist.
Kinetoterapia este eficientă pentru durerea din spatele genunchiului?
Da, kinetoterapia este foarte eficientă pentru durerea în spatele genunchiului. Exercițiile ajută la întărirea mușchilor, îmbunătățirea flexibilității și recuperarea funcției normale a genunchiului. Un kinetoterapeut îți poate crea un program personalizat.
Chistul Baker poate cauza durere puternică în spatele genunchiului?
Un chist Baker poate provoca durere, mai ales dacă este mare sau inflamat. Durerea poate fi ușoară sau severă, mai ales când îndoi sau întinzi complet genunchiul.
Ce înseamnă chist la genunchi?
Un chist la genunchi, numit și chist Baker sau popliteal, este o umflătură plină cu lichid, care apare în spatele genunchiului. Se formează când lichidul sinovial din articulația genunchiului se acumulează în țesuturile din spate, formând o umflătură vizibilă, care, uneori, doare.
De ce mă doare genunchiul stâng când îl îndoi?
Durerea la îndoirea genunchiului stâng poate fi cauzată de mai multe afecțiuni: leziuni de menisc, cartilaj deteriorat, inflamații ale tendoanelor sau suprasolicitare. Poate fi și rezultatul unei poziții greșite în timpul mersului sau al unei activități fizice intense. Dacă durerea persistă sau se agravează, este important să consulți un medic ortoped, pentru evaluare și investigații, precum o ecografie sau un RMN, pentru a obține un diagnostic corect.
De ce am o umflătură în spatele genunchiului?
O umflătură în spatele genunchiului este adesea un chist Baker (sau chist popliteu), o acumulare de lichid sinovial provenit din articulația genunchiului. Aceasta poate apărea în urma unor afecțiuni precum artrita, ruptura de menisc sau alte inflamații articulare. De obicei, este moale la atingere și poate provoca disconfort la mișcare. Nu toate umflăturile sunt chisturi; de aceea, este recomandat un control medical, pentru diagnostic și tratament adecvat.
Pot face o întindere de ligamente în spatele genunchiului?
Da, întinderile de ligamente din spatele genunchiului pot apărea în urma unor mișcări bruște, suprasolicitare sau traumatisme, în special în activități sportive. Ligamentele colaterale și structurile din spațiul popliteu pot fi afectate, ducând la durere, instabilitate și limitarea mișcării. Tratamentul include repaus, gheață, compresie și, eventual, fizioterapie. În cazurile mai severe, pot fi necesare evaluarea imagistică și consultul ortopedic, pentru a exclude o ruptură parțială sau completă.
Cum se cheamă tendonul din spatele genunchiului?
Tendonul principal din spatele genunchiului aparține mușchiului popliteu, care ajută la stabilizarea și rotirea genunchiului. În acea zonă se mai află și tendoanele mușchilor ischiogambieri (biceps femural, semimembranos și semitendinos), care contribuie la flexia genunchiului. Leziunile acestor tendoane pot cauza dureri profunde și senzația de tensiune la mișcare. Localizarea exactă și natura durerii determină implicarea fie a tendonului popliteu, fie a altor structuri din aceeași regiune.
Durerea în spatele genunchiului la îndoire impune repaus?
Da, durerea în spatele genunchiului la îndoire indică o posibilă problemă mecanică sau inflamatorie și necesită repaus temporar. Continuarea activității poate agrava leziunea, mai ales dacă este vorba de o întindere ligamentară, un chist sau o inflamație a unui tendon. Repausul, aplicarea gheții, compresia și ridicarea piciorului pot reduce inflamația. Dacă durerea persistă mai mult de câteva zile sau se accentuează, consultul medical este esențial, pentru investigații suplimentare și tratament adecvat.
Cum este corect: zona poplitee sau spațiul popliteu?
Forma corectă din punct de vedere anatomic și lingvistic este „spațiul popliteu”. Aceasta desemnează regiunea anatomică aflată în spatele genunchiului, delimitată de mușchii coapsei și ai gambei. Termenul „poplitee” este adjectival, folosit pentru a descrie structuri din acel spațiu (ex: arteră poplitee, tendon popliteu). Așadar, nu este corect să spunem „zona poplitee”, ci „spațiul popliteu” sau „regiunea poplitee”, în funcție de contextul medical folosit.
Durerea din spatele genunchiului poate avea multiple cauze, de la afecțiuni minore până la probleme serioase, care necesită tratament specializat. Este important să nu ignori simptomele, mai ales dacă durerea persistă, se intensifică sau este însoțită de umflături ori dificultăți de mișcare. Consultul medical, investigațiile adecvate și un plan de tratament personalizat pot preveni complicațiile. Îngrijirea corectă și repausul sunt esențiale pentru o recuperare eficientă și pentru menținerea sănătății articulațiilor.
Disclaimer: Informațiile din acest articol nu înlocuiesc consultul medical sau recomandările specialistului.
Surse:
https://www.webmd.com/pain-management/knee-pain/ss/slideshow-why-knees-hurt
https://www.bupa.co.uk/health-information/knee-pain/pain-behind-knee
https://www.healthline.com/health/pain-in-back-of-knee
https://www.mountsinai.org/health-library/symptoms/knee-pain
https://www.hss.edu/health-library/conditions-and-treatments/list/knee-pain-causes-conditions-treatments
https://www.medicalnewstoday.com/articles/321128