Contactează-ne!
Ai simptome care te supără? Solicită chiar acum un sfat medical specializat.

Tromboza venoasa profunda (TVP) si complicatia acesteia, trombembolismul pulmonar (TEP), sunt afectiuni grave si adesea subdiagnosticate, care insa pot fi prevenite. Tromboza venoasa profunda este o boala care apare atunci cand se formeaza un tromb (cheag de sange) intr-o vena profunda, spre deosebire de tromboza arteriala in care cheagul afecteaza o artera, de obicei, de diametru redus. Complicatiile trombozei arteriale sunt de asemenea redutabile, spectrul lor variind de la infarctul de miocard la accidentele vasculare cerebrale sau ischemia arteriala acuta periferica.
Despre tromboza
Trombii se dezvolta de obicei in venele de la gambe, coapse sau din pelvis, dar pot aparea si la nivelul bratului si mai rar in alte parti ale corpului. Daca cheagul se rupe in bucati, denumite emboli, acestea circula in sange si se opresc in vasele din plamani. Aceasta complicatie se numeste embolie pulmonara sau trombembolism pulmonar si este o urgenta medicala.
Embolia pulmonara masiva poate duce la deces in timp foarte scurt. Atunci cand tromboza venoasa profunda si trombembolismul pulmonar apar impreuna se numeste trombembolism venos.
Tromboza venoasa profunda poate provoca durere si tumefactia (umflarea) membrului afectat, dar poate fi si asimptomatica. Trombul se poate forma daca persoana are anumite afectiuni care afecteaza modul de formare a cheagurilor de sange (tulburari de coagulare). De asemenea, trombii se pot forma daca nu te misti o perioada lunga de timp, ca de exemplu dupa o interventie chirurgicala sau atunci cand calatoresti pe o distanta lunga sau zbori cu avionul > 4 ore.
Este esential sa cunosti informatii despre aceasta boala, deoarece tromboza venoasa profunda poate aparea la orice persoana si poate provoca complicatii grave, dizabilitate si uneori, deces. Este important sa retii ca tromboza venoasa profunda poate fi prevenita si tratata, daca este diagnosticata precoce.
Epidemiologie
Tromboza venoasa profunda este a treia cea mai raspandita boala cardiovasculara, dupa boala arteriala coronariana si accidentul vascular cerebral. In Statale Unite, aproape 1 milion de persoane sunt spitalizate in fiecare an cu tromboza venoasa profunda, 10% dintre acestea decedeaza in primele 30 de zile, 20% dintre ele decedeaza subit de embolie pulmonara in primul an, iar restul dezvolta un sindrom posttrombotic cu sechele permanente. Doar 10% se recupereaza si nu au simptome, desi raman cu unele modificari.
Cauze
Fiecare persoana poate face tromboza venoasa profunda. Cu toate acestea, anumiti factori pot creste riscul de a face boala. Riscul este cu atat mai mare, cu cat sunt prezenti mai multi factori in acelasi timp.
Din punctul de vedere al mecanismului care favorizeaza producerea de trombi la nivelul unei vene profunde, urmatorii factori de risc sunt importanti:
Lezarea peretelui venei care apare in:
- Fracturi;
- Leziune musculara severa;
- Operatie majora - frecvent pentru un cancer, in special la nivelul abdomenului sau pelvisului sau ortopedica (la nivelul soldului si genunchiului).
Flux sanguin venos incetinit care apare dupa:
- Repaus prelungit la pat (ca urmare a unei afectiuni sau dupa o interventie chirurgicala);
- Limitarea miscarii (ca urmare a imobilizarii unei fracturi la nivelul membrului inferior in aparat gipsat);
- Mentinerea unei pozitii in sezut pentru o perioada lunga de timp, in special cu picioarele incrucisate (calatorii pe distante lungi sau zbor cu avionul);
- Paralizia.
Nivel crescut de estrogen:
- Contraceptive orale;
- Terapia de substitutie hormonala, utilizata uneori in menopauza;
- Sarcina si pana la 3 luni dupa nastere.
Anumite boli cronice:
- Boala arteriala coronariana, insuficienta cardiaca;
- Cancer/chimioterapie;
- Boala inflamatorie intestinala (boala Crohn sau colita ulcerativa).
Alti factori:
- Istoric personal si familial de TVP sau TEP;
- Istoric personal recent de accident vascular cerebral (AVC);
- Varsta: > 60 ani (riscul creste odata cu inaintarea in varsta);
- Cateter central;
- Tulburari de coagulare ereditare;
- Obezitate;
- Fumat, consumul de alcool.
Din punctul de vedere al severitatii riscului de a se forma trombi venosi, factorii se clasifica astfel:
Cu risc crescut
- Spitalizare prelungita;
- Interventie chirurgicala recenta (in special pentru cancer si la nivelul soldului/genunchiului). Pacientii cu cancer prezinta un risc de 4 ori mai mare decat populatia generala de a dezvolta cheaguri de sange cu consecinte serioase;
- Repaus o perioada lunga de timp ca urmare a imobilizarii la pat sau a unei calatorii mai lungi de 4 ore. Cu cat o persoana sta mai mult in aceeasi pozitie fara sa se miste, cu atat este mai mare riscul de a dezvolta un cheag de sange.
Cu risc moderat
- Varsta (> 60 ani);
- Istoric personal si familial de trombembolism;
- Istoric recent de AVC;
- Cancer/chimioterapie;
- Traumatism recent;
- Folosirea de medicatie cu estrogeni (contraceptive orale, terapia de substitutie hormonala);
- Sarcina si pana la 3 luni dupa nastere. Riscul creste de 5 ori in sarcina. Nasterea prin cezariana dubleaza riscul.
Alti factori
- Obezitate;
- Fumat, consumul de alcool.
Cauze si factori de risc in tromboza arteriala
Tromboza arteriala este un cheag de sange care se formeaza in artera.
Poate obstructiona sau chiar bloca fluxul sanguin spre organele majore, inima, creier sau rinichi. Atunci cand cheagul de sange duce la ingustarea arterei care duce la inima apare fenomenul de angina care poate imbraca forma infarctului miocardic acut. Cand cheagul de sange apare pe arterele care duc la creier, exista un risc ridicat de accident vascular cerebral.
Obstructia unei artere periferice, de la nivelul unui membru, duce la ischemie arteriala periferica acuta.
Majoritatea cazurilor de tromboza arteriala sunt cauzate pe fondul arteriosclerozei. Inca nu se stie cum apare aceasta, insa depunerile regulate de placa sau ingrosarea arterelor pe fondul inflamatiei cresc probabilitatea de arterioscleroza.
Pe lista factorilor de risc se afla:
- O dieta bogata in grasimi;
- Fumatul;
- Consumul excesiv de alcool;
- Obezitatea;
- Sedentarismul;
- Diabetul de tip 1 si 2;
- Hipertensiune arteriala;
- Varsta inaintata;
- Un nivel ridicat al colesterolului;
- Ereditatea - daca ai rude apropiate cu arterioscleroza sau tromboza arteriala, exista un risc mai mare de imbolnavire;
- Afectiuni precum fibrilatie atriala sau sindromul antifosfolipidic, asociate unui risc mai mare de cheaguri de sange.
Simptome
Fiecare persoana ar trebui sa cunoasca semnele si simptomele trombozei venoase profunde si ale emboliei pulmonare, care este riscul personal si familial pe care il are si sa discute cu medicul curant despre ce trebuie sa faca pentru a preveni formarea cheagurilor de sange. Daca suspicioneaza ca ar putea avea aceasta boala, trebuie sa mearga de urgenta la camera de garda.
Tromboza venoasa profunda (TVP)
50% dintre persoanele cu TVP NU au simptome si, ca urmare, boala nu este diagnosticata la timp.
Cele mai frecvente semne si simptome de tromboza venoasa profunda care apar la nivelul membrului afectat sunt:
- Marirea in volum (umflarea) unui singur membru inferior;
- Durere, sub forma de crampa musculara, care frecvent incepe la nivelul gambei;
- Roseata, paloare sau culoare vinetie a pielii;
- Cresterea temperaturii la nivelul pielii.
Daca trombul se formeaza intr-o vena de la nivelul membrului superior, simptomele sunt:
- Durere la nivelul gatului sau umarului;
- Durere care iradiaza de la nivelul bratului la antebrat;
- Umflatura la nivelul bratului sau mainii;
- Roseata, paloare sau culoare vinetie a pielii, caldura locala;
- Slabiciune musculara la nivelul mainii.
- Daca ai oricare dintre aceste manifestari, trebuie sa mergi cat mai curand posibil la medic.
Forme de tromboza venoasa profunda
Manifestarile clinice difera in functie de forma acuta sau cronica a trombozei venoase profunde.
Forma acuta
In forma acuta pacientii prezinta simptome de intoarcere venoasa intarziata, inclusiv dureri intr-unul dintre membre, eritem si edeme cutanate.
Examinarea clinica arata roseata, caldura si cresterea circumferintei gambei in comparatie cu membrul sanatos. Pacientii pot prezenta dilatatii superficiale ale venelor, care reprezinta un semn clar al obstructiei sistemului venos. Uneori pacientii cu tromboza venoasa profunda pot prezenta simptome de embolie pulmonara: dispnee, tuse, dureri toracice, soc si moarte subita.
Exista trei forme de tromboza venoasa profunda acuta:
- Phlegmasia alba dolens: picior umflat, dureros, tegumente palide, extremitati reci;
- Phlegmasia cerulea dolens; picior umflat, dureros, tegumente vinete, fara puls in periferie;
- Gangrena: apare la 4-8 zile de la debut si se limiteaza la nivelul degetelor de obicei cu risc ridicat de embolie pulmonara. Reprezinta o urgenta chirurgicala majora.
Forma cronica
In forma cronica pacientii cu tromboza venoasa profunda avanseaza rapid catre sindromul posttrombotic, care se instaleaza in decurs de cateva luni pana la cativa ani de la debut si este insotit de hipertensiune venoasa a membrului inferior, claudicatie venoasa, edeme, durere, decolorare tegumentara si ulceratii la nivelul tegumentului. Aceste manifestari apar la 35-75% dintre pacientii cu tromboza venoasa profunda netratati.
Pe termen lung, forma cronica reprezinta o dizabilitate importanta, studiile recente sugerand faptul ca 90% dintre pacientii cu sindrom posttrombotic vor fi incapabili sa lucreze in decurs de 10 ani.
Trombembolism pulmonar (TEP)
Simptomele celor doua boli apar de obicei succesiv. Mai intai pacientul simte durere la nivelul unui membru, care este umflat si inrosit. Daca nu se prezinta la medic si nu primeste tratamentul corect pentru tromboza venoasa, in cateva ore sau zile cheagul se poate desprinde din vena in care s-a format si ajunge prin fluxul sanguin la nivelul plamanilor unde va bloca una dintre arterele pulmonare.
Alteori, pacientul poate avea trombembolism pulmonar fara sa aiba simptome de tromboza venoasa profunda (TVP). Este posibil sa afle ca are TVP cand este consultat la camera de garda pentru suspiciunea unui TEP.
Embolia pulmonara este o complicatie grava a trombozei venoase profunde, care poate pune viata in pericol si necesita ingrijire de urgenta. Daca ai oricare dintre semnele si simptomele de mai jos, suna imediat la 112!
- Respiratie cu dificultate (dispnee) aparuta brusc, fara o cauza cunoscuta;
- Respiratie rapida;
- Durere (junghi) sau disconfort toracic, care se agraveaza la inspir profund sau tuse;
- Tuse cu expectoratie cu sange (hemoptizie);
- Batai cardiace rapide sau neregulate (palpitatii);
- Tensiune arteriala scazuta (hipotensiune arteriala), ameteala sau lesin;
- In cazurile severe, pierderea starii de constienta si deces.
Tromboza arteriala
Simptomele asociate trombozei arteriale sunt influentate de locul cheagului de sange. De cele mai multe ori, simptomele pot include:
- Durere la nivelul membrului afectat din cauza scaderii irigarii si oxigenarii tesuturilor;
- Umflarea bratului sau a mainii;
- Dureri in piept in cazul trombozei arterei coronare ( angina pectorala);
- Amorteala si/ sau slabiciune pe o parte a corpului ( hemipareza) in caz de accident vascular cerebral;
Cu toate acestea, pentru multi oameni simptomele apar abia atunci cand cheagul de sange din artera a afectat circulatia sanguina spre un organ major.
Complicatii
- Trombembolism pulmonar (TEP). Este cea mai grava complicatie, fiind amenintatoare de viata. Apare atunci cand un vas de sange (o artera) din plamani devine blocat de un cheag de sange care se deplaseaza catre plaman dintr-o alta parte a corpului, de obicei de la nivelul unei vene localizate in membrul inferior. Este important sa suni imediat la 112 daca ai simptome de TEP: dificultate in respiratie aparuta brusc, durerea toracica cand tragi aer in piept sau tusesti, respiratia rapida, puls rapid, ameteala sau lesin si tuse cu expectoratie cu sange (hemoptizie). Daca cheagul este mic, cu tratament adecvat, pacientul se poate recupera dupa un TEP. Cu toate acestea, ar putea persista unele leziuni la nivelul plamanilor. Insa, in cazul unui trombembolism pulmonar masiv, cand cheagul este mare, acesta poate bloca complet artera si poate provoca decesul, daca pacientul nu primeste tratament medical de urgenta.
- Sindrom postflebitic. Se mai numeste si sindrom posttrombotic. 33-50% dintre persoanele care au avut TVP vor avea complicatii pe termen lung cauzate de leziunile pe care le produce cheagul la nivelul peretelui si valvelor venei afectate. Pacientii prezinta la nivelul membrului afectat durere si tumefactie si pot avea depigmentari maronii sau rosiatice ale pielii. In cazuri severe se produc ulceratii (rani). Simptomele pot sa nu apara pana la cativa ani de la episodul de TVP si se agraveaza gradual si se resimt mai puternic cand pacientul sta in picioare. In unele cazuri, simptomele pot fi atat de severe incat pot determina invaliditate. Este greu de tratat, optiunile incluzand utilizarea de ciorapi elastici de compresie.
- Complicatii ale tratamentului. Sangerarea (hemoragia) este un efect advers periculos al medicamentelor anticoagulante (care „subtiaza” sangele). In cazul anumitor tipuri de anticoagulante, pentru monitorizarea terapiei este important sa faci periodic, pe toata durata cat iei aceste medicamente, o anumita analiza de sange.
La unii pacienti, trombembolismul venos poate deveni o boala cronica: aproximativ 30% dintre persoanele care au avut tromboza venoasa profunda sau trombembolism pulmonar au un risc crescut de a face un alt episod.
Complicatii ale trombozei arteriale
Printre complicatiile trombozei arteriale se afla:
Atacul de cord sau infarctul acut de miocard care se manifesta prin:
- Dureri in piept descrise in general ca o “gheara”care depasesc 15-20 de minute;
- Dureri de gat, spate sau maxilar;
- Dificultati respiratorii;
- Ameteala;
- Transpiratii, palpitatii
Atac vascular cerebral ( accident vascular cerebral) care se poate manifesta prin:
- Amorteala sau paralizie (incapacitatea de mișcare) pe o parte a corpului;
- Pierderea vederii la unul dintre ochi;
- Vedere dubla;
- Dificultati la mers;
- Pierdere a echilibrului sau coordonarii miscarii;
- Probleme de vorbire;
- Cefalee ( dureri de cap)
- Pierderea constientei
- Stare de confuzie.

Diagnostic
Exista si alte afectiuni care au semne si simptome similare cu cele ale TVP si TEP. De exemplu, traumatismul muscular, celulita (o infectie bacteriana a pielii) sau inflamatia venelor superficiale, care se afla imediat sub piele (tromboflebita superficiala), pot reproduce manifestarile trombozei venoase profunde. Infarctul miocardic acut si pneumonia se pot manifesta similar cu un trombembolism pulmonar. Prin urmare, pentru confirmarea diagnosticului si a gradului de extensie a TVP sau TEP sunt necesare investigatii speciale.
Tromboza venoasa profunda
Investigatiile se vor efectua in functie de riscul, scazut sau crescut, pe care medicul apreciaza ca il are pacientul, de a avea o tromboza venoasa profunda.
Testele utilizate pentru a diagnostica sau exclude un cheag de sange venos sunt urmatoarele:
- D-dimeri. Este o analiza de sange care masoara concentratia de D-dimeri care rezulta in urma degradarii cheagului de sange. Aproape toti pacientii cu trombembolism sever au niveluri crescute de D-dimer. Pe de alta parte, un rezultat negativ exclude o tromboza venoasa profunda sau un trombembolism pulmonar in 90% dintre cazuri.
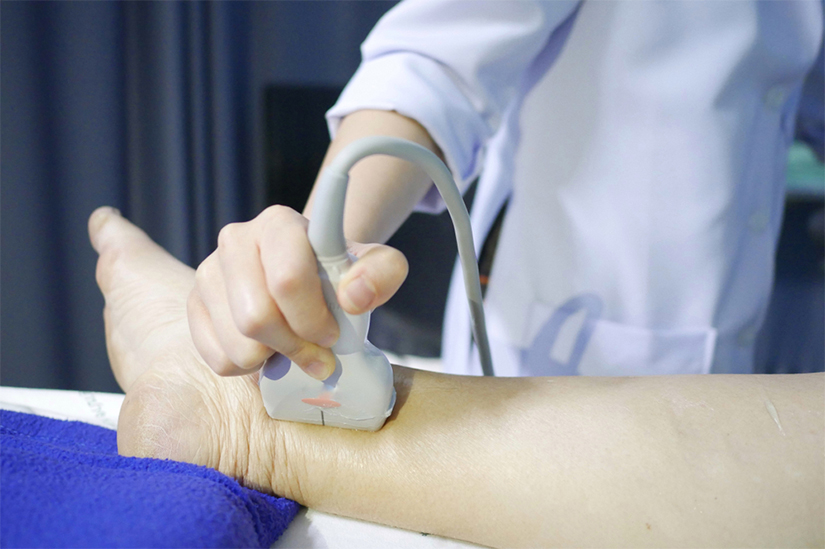
- Ecografie Doppler. Este testul imagistic standard pentru diagnosticarea TVP, avand o sensibilitate mare. Necesita un medic experimentat care sa poata sa observe inclusiv modificarile subtile. Este o investigatie neiradianta, neinvaziva si nedureroasa care poate fi repetata pe parcursul mai multor zile pentru a determina daca cheagul de sange a crescut sau daca a aparut unul nou.
- Venografia cu substanta de contrast. Este o investigatie imagistica in care se folosesc raze X. O substanta radio-opaca este injectata in sistemul venos. Prin radiografierea membrului inferior si a bazinului, se pot vizualiza cu precizie trombii de la nivelul venelor coapsei si gambei. Testul este invaziv, fiind rar efectuat.
- Angio-RM venos. Imagistica prin rezonanta magnetica este in special utila in diagnosticarea trombozei venoase de la nivelul pelvisului.
Trombembolism pulmonar
- CT toracic cu substanta de contrast. Este cea mai performanta metoda de diagnostic a emboliei pulmonare. Este un test imagistic, care presupune iradiere (foloseste raze X) si posibilele complicatii ale substantei de contrast (reactii alergice si afectarea rinichiului).
- Angiografia pulmonara. Este o investigatie de electie in trombembolismul pulmonar masiv. Este o procedura invaziva, de aceea este folosita doar la anumiti pacienti. Presupune introducerea unui cateter (tub flexibil) printr-o vena din regiunea inghinala, care este directionat catre vasele pulmonare. Prin acest cateter, se injecteaza o substanta de contrast care permite vizualizarea arterelor si a cheagului de sange. Daca acesta este prezent, in cadrul aceleiasi proceduri acesta poate fi extras sau dizolvat prin folosirea tromboliticelor.
- Angio-RM venos. Este o investigatie imagistica rezervata anumitor pacienti la care este contraindicat examenul CT, ca de exemplu femeile insarcinate sau pacientii la care folosirea substantei de contrast ar fi periculoasa.
Tromboza arteriala
Primul pas in diagnosticarea trombozei arteriale este istoricul medical complet si examenul clinic. De asemenea, este indicat sa ii spui medicului daca ai unul sau mai multi factori de risc. Daca se suspecteaza un atac de cord (infarct de miocard), doctorul va recomanda electrocardiograme seriate, ecocardiografia si analize de sange in dinamica pentru verificarea nivelului troponinei sau altor enzime cardiace, pe langa alte investigatii de specialitate. O electrocardiograma poate, la randul ei, dezvalui daca exista un blocaj al fluxului sanguin.In unele cazuri, medicul poate sugera o coronarografie numita si angiograma coronariana, o procedura invaziva care foloseste raze X pentru a oferi o imagine asupra vaselor de sange. In acest sens, se introduce un cateter pe artera din zona piciorului, a mainii sau a zonei inghinale.Procedura se asociaza frecvent cu intervenție coronariană percutanată imediată care urmareste sa inlature obstacolul din calea fluxului sanguin si sa repermeabilizeze artera blocata.
In trombozele arteriale, in functie de localizare indicate teste de imagistica pentru a vedea starea fluxului sanguin in artereor si a detecta localizarea obstructiei ( angiografii, angio CT, angio RMN, efectuate cu substanta de contrast, etc) .Frecvent, se recomanda ecografia Doppler color (duplex), deoarece prezenta cheagului de sange poate influenta circulatia la nivelul arterei afectate.
Tratament
Tratamentul difera in functie de gravitate. Se efectueaza in spital, pacientul ramanand internat pentru cateva zile.
Scopul tratamentului trombozei venoase profunde este triplu:
- Oprirea cresterii in dimensiuni a cheagului de sange;
- Prevenirea ruperii cheagului de sange, care sa duca la o embolie pulmonara;
- Reducerea riscului de a aparea, din nou, o tromboza venoasa profunda.
- Anticoagulante
Toti pacientii cu TVP sau TEP primesc tratament anticoagulant, care reduce capacitatea sangelui de a se coagula si limiteaza astfel cresterea in dimensiuni a cheagului deja format. Astfel, mecanismele proprii ale organismului de a degrada cheagul vor intra in actiune si vor „topi” lent cheagul. Exista mai multe optiuni de administrare a anticoagulantelor. In mod clasic, se incepe cu un preparat injectabil, iar ulterior se face trecerea catre un medicament cu administrare orala.
Tratamentul si monitorizarea initiala in spital dureaza cateva zile, insa anticoagularea trebuie continuata pe o durata mai lunga, de cel putin 3 luni.
Ulterior, in functie de starea pacientului si de prezenta factorilor de risc, tratamentul anticoagulant poate fi prelungit 1 an de zile sau pe o perioada nedefinita. Decizia este una complexa si este luata de catre medicul cardiolog impreuna cu pacientul. Termenul „nedefinit” nu inseamna neaparat „pe viata”. Medicul va evalua periodic echilibrul dintre riscul trombembolic si riscul de sangerare, luand decizia optima a momentului intreruperii tratamentului anticoagulant. Daca tromboza venoasa a aparut ca urmare a unui factor specific, ca de exemplu o interventie chirurgicala, frecvent, tratamentul se mentine 3 luni de zile. Daca exista un factor de risc persistent (cancer, trombofilie), anticoagularea se poate mentine toata viata (sau nedefinit).
Ciorapi medicali elastici
Acesti ciorapi speciali sunt recomandati in scop preventiv deoarece reduc posibilitatea ca sangele sa stagneze si sa favorizeze formarea cheagurilor.
De asemenea, reduc edemul si durerea care apar in urma trombozei venoase. Se poarta de la nivelul boltii plantare pana sub sau deasupra de genunchi. Sunt stransi la nivelul gleznei si devin usor mai largi catre genunchi. Aceasta face ca presiunea sa scada usor de la glezna catre genunchi, ceea ce previne stagnarea sangelui in venele de la picioare.
Ciorapii se poarta in timpul zilei, cel putin 1-2 ani dupa ce se stabileste diagnosticul de TVP.
Trombolitice
Daca trombul este masiv si pune in pericol viata pacientului se indica tratament trombolitic, care produce dizolvarea cheagului. Medicamentele trombolitice au un risc mai mare de a provoca sangerari comparativ cu anticoagulantele, de aceea sunt rezervate cazurilor severe.
Tratament chirurgical
Abordarea chirurgicala este ultima optiune care poate fi luata in considerare in tratamentul trombembolismului venos.
Filtru de vena cava
In situatiile in care pacientul nu poate urma un tratament bazat pe anticoagulante sau cand acesta nu functioneaza, medicul cardiolog va recomanda inserarea unui filtru de vena cava (o vena mare care aduce sangele inapoi catre inima) permanent, care va impiedica deplasarea cheagurilor de sange spre plamani. Cu toate ca este stopata trecerea embolilor de sange spre plamani, nu este oprita formarea cheagurilor.
Trombectomie / embolectomie
Rareori, se recomanda interventia chirurgicala denumita trombectomie sau embolectomie. Trombectomia implica indepartarea unui tromb venos de mari dimensiuni la un pacient cu TVP. Pacientii au nevoie de acesta operatie daca au o forma foarte grava de TVP denumita flegmatia cerulea dolens, care nu raspunde la tratament. Daca nu este tratata corect, flegmatia cerulea dolens produce gangrena (moartea tesuturilor prin lipsa de sange si oxigen). Gangrena este grava si determina, frecvent, amputatie.
Embolectomia inseamna indepartarea unui blocaj de la nivelul arterei pulmonare si este recomandata la un pacient cu TEP masiv.
Tratament endovascular
Tratamentele interventionale endovasculare au fost utilizate in gestionarea trombozei venoase profunde de mai multi ani si recent optiunile endovasculare au crescut ca numar datorita progreselor tehnice variate si noilor dispozitive.
Terapii endovasculare interventionale moderne pentru tratamentul trombozei venoase profunde
Completand portofoliul de servicii medicale destinate terapiei trombozei venoase profunde, din septembrie 2021 Dr. Florin Bloj, Medic Specialist Radiologie-Imagistica Medicala cu supraspecializare in Radiologie Interventionala si Terapie Endovasculara, membru al Societatii Europene de Cardiologie si Radiologie Interventionala (CIRSE) efectueaza in Ponderas Academic Hospital o gama variata de tratamente endovasculare interventionale pentru tratamentul trombozei venoase profunde.
Terapiile endovasculare interventionale pentru tratamentul trombozei venoase profunde au potentialul de a preveni embolia pulmonara si sindromul posttrombotic. Limitarile celorlalte optiuni de tratament au incurajat progresul in tratamentul endovascular al trombozei venoase profunde. Exista un numar tot mai mare de dovezi stiintifice in sprijinul tratamentelor endovasculare.
Au fost raportate rate superioare de recanalizare utilizand metode terapeutice endovasculare, cum sunt:
- Tromboliza dirijata prin cateter;
- Tromboliza farmaceutica dirijata prin cateter;
- Trombectomia prin aspirare percutanata;
- Filtrul de vena cava;
- Dilatarea venoasa cu balon si implantarea de stent venos.
Tromboliza dirijata prin cateter
Tromboliza dirijata prin cateter presupune livrarea unui medicament trombolitic (rtPa, Urokinaza) direct in tromb, utilizand un cateter sau un dispozitiv asemanator unui cateter care este incorporat in tromb prin utilizarea ecografiei Doppler si ghidare fluoroscopica pana la nivelul segmentului venos afectat. Avantajele acestei tehnici sunt: este o interventie minim-invaziva, care determina disparitia propriu-zisa a trombului.
Tromboliza farmaceutica dirijata prin cateter
Tromboliza farmaceutica dirijata prin cateter presupune perfuzia unui agent chimic care dizolva trombul in interiorul trombului, folosindu-se dispozitive mecanice de trombectomie pentru a imbunatati penetrarea medicamentului in tromb. Acest proces duce in scurt timp la macerarea trombului care ulterior este aspirat si extras. Practic, aceste dispozitive permit penetrarea mai rapida a agentului trombolitic in tromb, accelerand tromboliza cu succes si imbunatatind siguranta prin reducerea dozei de medicament si a timpului de expunere.
Trombectomia mecanica percutana
Trombectomia mecanica percutana se refera la utilizarea dispozitivelor mecanice prin intermediul unui cateter dirijat pana la nivelul trombului pentru indepartarea acestuia prin fragmentare, macerare si/sau aspiratie, fara administrarea unui medicament trombolitic. Aceste metode sunt in general rezervate pacientilor cu risc grav de sangerare si/sau care au alte contraindicatii pentru terapia trombolitica.
Trombectomia prin aspirare percutanata
Tehnica trombectomiei prin aspirare percutanata se realizeaza folosind o seringa pentru aspirarea trombului din vena printr-un cateter sau o teaca.
Este tehnica cea mai frecvent utilizata ca tehnica endovasculara adjuvanta.
Tratament tromboza arteriala
In caz de tromboza arteriala, doctorul poate recomanda urmatoarele forme de tratament:
- Anticoagulante - ajuta la dizolvarea cheagurilor de sange. Reprezinta prima forma de tratament pentru a tine boala sub control.
- Tromboliticele dizolva destul de repede cheagurile de sange, insa exista si riscul de hemoragie. Tromboliza constă în injectarea în perfuzie continuă, timp de o oră, a unei substanţe fibrinolitice, în doza calculată în funcție de greutatea pacientului
- .Unii pacienti sunt sfatuiti sa ia o medicatie antiagreanta sau anticoagulanta si pentru a preveni formarea unui nou cheag de sange. Gravidele sau persoanele care urmeaza a suferi interventii chirurgicale, insa, vor fi indrumati spre forme alternative, controlate de terapie de catre medicul cardiolog. In caz de atac de cord, atac vascular cerebral sau alte complicatii ale aterosclerozei poate fi necesara administrarea lor pentru tot restul vietii;
- Schimbarea stilului de viata - majoritatea pacientilor trebuie sa isi schimbe alimentatia pentru a reduce din placa de pe artere;
- Interventia chirurgicala de repermeabilizare a arterei afectate sau de restabilire a fluxului sanguin- este necesara daca tromboza arteriala blocheaza fluxul sanguin arterial. Cele mai comune interventii sunt bypassul arterial coronarian si endarterectomie carotidiana. In cazul bypassului arterial, chirurgul preia un vas de sange dintr-o alta parte a corpului pentru a asigura circulatia la inima. Endarterectomia carotidiana consta in indepartarea depozitelor de grasime de pe arterele din zona gatului, care duc la creier si care ar putea creste riscul de atac vascular cerebral. O alta interventie des folosita este angioplastia coronariana. In acest caz, chirurgul introduce un stent sau un balon pentru a largi artera.
Preventie
Urmatoarele masuri pot ajuta la preventia formarii cheagurilor de sange la nivelul venelor profunde:
- Evita sa stai nemiscat o perioada > 1-2 ore;
- Daca ai fost operat sau a trebuit sa stai la pat din diverse motive, incerca sa te misti cat mai curand posibil, de indata ce medicul recomanda asta;
- Daca stai in sezut pentru o perioada de timp, nu sta cu picioarele incrucisate;
- Daca calatoresti cu masina pe o distanta lunga, opreste-te la fiecare ora si fa cativa pasi;
- Daca zbori, cu atat mai mult in cazul zborurilor > 4 ore, incearca sa mergi pe interval la fiecare 1-2 ore. Daca nu poti face asta, fa exercitii la nivelul membrelor inferioare: ridica si coboara calcaiele, mentinand degetele de la picioare pe podea; ridica si coboara degetele de la picioare pastrand calcaiele pe podea; contracta si relaxeaza muschii gambei;
- Cand calatoresti, poarta sosete si haine largi, confortabile. Hidrateaza-te bine si evita sa bei alcool inainte si in timpul calatoriei;
- Nu mai fuma;
- Fa regulat o activitate fizica si mentine greutatea in limitele normale;
- Ia medicamentele anticoagulante asa cum ti-a recomandat medicul si revino la controale medicale conform programarii.
Preventie tromboza arteriala
Nu este posibil sa previi cu totul tromboza arteriala, insa poti lua masuri pentru a reduce riscul de arterioscleroza, principala cauza a bolii. Mai jos sunt cateva recomandari in acest sens:
- Adopta o alimentatie sanatoasa si echilibrata;
- Renunta la fumat;
- Introdu activitatea fizica in programul zilnic;
- Mentine o greutate sanatoasa;
- Redu consumul de alcool.
Daca ai un risc ridicat de cheaguri de sange, medicul poate recomanda si:
- Statine pentru a tine sub control nivelul colesterolului;
- Medicamente pentru hipertensiune;
- Anticoagulante.
Intrebari frecvente despre tromboza
Tromboza – formarea unui cheag de sange si migrarea acestuia intr-o zona vitala – este la originea unuia din patru decese, si totusi importanta acestei afectiuni este mult subapreciata. Este motivul pentru care in fiecare an se organizeaza Ziua Mondiala a Trombozei, iar specialistii au infiintat Societatea Romana de Hemostaza si Tromboza si pentru care unele spitale au infiintat un Departament dedicat de Hemostaza si Tromboza.
Dr. Simona Avram, membru fondator al Societatii Romane de Hemostaza si Tromboza si Coordonator Departament Hemostaza, Divizia de Laboratoare REGINA MARIA (Cluj-Napoca si Bucuresti), atrage atentia asupra factorilor de risc: fumatul, alimentatia nesanatoasa, obezitatea si dislipidemiile, deshidratarea, sedentarismul si imobilizarile prelungite, pozitiile vicioase si traumatismele. Calatoriile lungi au nevoie de pauze, iar femeile trebuie sa stie ca tratamentele hormonale estrogenice si contraceptivele orale au si ele un risc trombotic.
Este important sa cunoastem semnele si simptomele unei tromboze – edem, durere, roseata, caldura – si sa ne adresam de urgenta specialistului in cazul in care apar.
Ce inseamna tromboza? Dar tromboembolismul venos? Exista si tromboza superficiala?
Tromboza reprezinta formarea unui cheag in interiorul unui vas de sange, de cele mai multe ori la nivelul unei vene de la picioare (acolo unde sangele stagneaza mai mult), dar si la nivelul arterelor coronariene sau vaselor cerebrale sau in alte teritorii nespecifice.
Tromboembolismul venos presupune si o mobilizare a cheagului de la nivelul venei spre alte teritorii vasculare – in special la nivel pulmonar (embolie pulmonara).
Exista intr-adevar si tromboze superficiale, mai ales la nivelul venelor de la picioare, de foarte multe ori in legatura cu boala varicoasa, care este de fapt o patologie a venelor, si nu tromboza.
Care sunt factorii de risc pentru tromboza venoasa profunda (tromboembolismul venos)?
Tromboza si tromboembolismul au o cauzalitate plurifactoriala – de cele mai multe ori, exista un cumul de factori pentru care apar. Boli cu risc protrombotic sunt obezitatea, dislipidemiile, boala varicoasa, chiar si hipertensiunea arteriala (HTA), neoplaziile, infectiile sau factori comportamentali.
Sunt extrem de rare situatiile in care un singur factor poate fi incriminat in aparitia trombozei (de exemplu, o trombofilie congenitala severa – FV Leiden Homozigot sau Mutatia FIIG20210A Homozigota, Deficienta severa a Antitrombinei sau Sindromul antifosfolipidic).
Daca te lovesti la picior poti face tromboembolism venos? Exista un risc mai mare pentru persoanele varstnice?
Intr-adevar, si traumatismul si varsta inaintata sunt doi factori de risc importanti care favorizeaza tromboza, dar experienta imi spune ca ar mai trebui sa fie ceva acolo ca sa apara tromboza (o boala varicoasa, o trombofilie, obezitate, fumat, sedentarism etc). Nu orice varstnic care se loveste la picior face tromboza!
Cum variaza riscul de tromboembolism venos (TEV) cu statul in pat sau miscarea limitata?
Imobilizarea prelungita, mai ales in context de boala (imobilizare gipsata sau spitalizare > 3-4 zile, in conditiile unei interventii chirurgicale sau ortopedice, plus alte comorbiditati) este un factor de risc important pentru tromboza.
Acesta este motivul pentru care se impune o profilaxie antitrombotica medicamentoasa sau mecanica (ciorapi compresivi) in aceste situatii.
Care sunt elementele de preventie a tromboembolismului venos (TEV) pe care trebuie sa le cunoasca oamenii?
Factorii de risc care trebuiesc evitati pentru a nu face o tromboza sunt: fumatul, alimentatia nesanatoasa, obezitatea si dislipidemiile, deshidratarea, sedentarismul si imobilizarile prelungite, pozitiile vicioase si traumatismele; sa facem pauze in calatoriile lungi de peste 4 ore si, in cazul femeilor, sa tinem seama ca tratamentele hormonale estrogenice si contraceptivele orale au si ele un risc trombotic.
De asemenea, este indicat sa cunoastem semnele si simptomele unei tromboze – edem, durere, roseata, caldura – si sa ne adresam de urgenta specialistului in cazul in care apar.
Ce legatura este intre tromboza venoasa si trombofilie?
Trombofilia nu este o boala ca atare, ci o predispozitie congenitala sau dobandita (sindromul antifosfolipidic) pentru tromboza. Trombofilia poate exista fara sa se manifeste niciodata tromboza, de aparitia acesteia depinzand si contextul clinic (prezenta altor afectiuni cu risc trombotic – obezitatea, boala varicoasa, un traumatism, o neoplazie, o infectie, sarcina) sau factorii de risc comportamentali (fumatul, sedentarismul, imobilizarile prelungite, deshidratarea, calatoriile lungi, pozitiile vicioase, zborurile de peste 4 ore).
Trombofilia poate fi ereditara sau dobandita - cum se poate dobandi? Se poate vindeca? Cum o putem preveni?
Termenul de trombofilie a aparut la inceputul anilor ‘90 si se referea la acel moment la deficienta congenitala a unor proteine de coagulare care in mod normal au un rol de protectie antitrombotica – proteinele C, S si Antitrombina – numite anticoagulante naturale. Ulterior au fost descrise alte defecte genetice la nivelul unor factori de coagulare – Factorul V Leiden si Mutatia Factorului II G20210A, dar si a altor proteine sau enzime – Fibrinogenul, Factorul XIII, MTHFR, PAI1. In timp, statisticile au aratat ca acestea din urma sunt foarte frecvent intalnite – unele dintre ele la jumatate din populatie, si s-a dovedit ca nu au un risc trombotic real; astazi nu sunt trombofilii recunoscute.
Forurile profesionale recunosc astazi doar cinci trombofilii congenitale, care sunt de recomandat pentru testare – Proteinele C, S, Antitrombina, Factorul V Leiden si Mutatia FIIG20210A. Sindromul antifosfolipidic, care este o boala autoimuna, consta in dobandirea in mod idiopatic a unor anticorpi impotriva structurilor fosfolipidice continute in peretele celular, mai ales a celulelor ce tapeteaza vasele de sange. Este cea de-a sasea trombofilie oficial recunoscuta si indicata pentru testare atunci cand se diagnosticheaza o tromboza sau o complicatie de sarcina legata de coagulare.
Fata de anii ‘90, termenul de trombofilie are astazi un sens mult mai larg, pentru ca in afara de aceste trombofilii congenitale si Sindromul antifosfolipidic, exista o multime de conditii clinice patologice sau fiziologice care predispun la tromboza si care pot fi considerate trombofilii. De exemplu, sarcina ca atare, ca urmare a cresterii progresive a statusului protrombotic in scopul pregatirii pentru sangerarea de la nastere, poate fi considerata o trombofilie naturala.
Trombofiliile congenitate nu pot fi vindecate; ele se mostenesc si persista pe toata durata vietii. Nu pot fi prevenite, in schimb manifestarea lor – tromboza – este una dintre cele mai prevenibile afectiuni.
Care sunt pericolele daca trombofilia ramane nediagnosticata?
De foarte multe ori, trombofiliile cu risc mediu/scazut sunt descoperite intamplator la persoane sanatoase – cum sunt formele heterozigote ale Factorului V Leiden sau FIIG20210A, adica situatia in care se mosteneste de la un parinte o gena normala si de la un alt parinte o gena cu defect.
Acesta este motivul pentru care nu se impune testarea lor de rutina in populatie. Pot exista purtatori ai acestor defecte care, daca nu au boli asociate cu risc protrombotic sau au un stil de viata sanatos, nu manifesta niciodata tromboza.
Bineinteles, in cazul in care apare o manifestare trombotica, daca nu este cautata trombofilia si nu se face o profilaxie antitrombotica corespunzatoare sau daca pacientul nu constientizeaza riscul pe care il are si nu face schimbarile potrivite in stilul de viata (in ceea ce priveste factorii de risc protrombotici), exista un risc de recurenta a trombozei.
Cat de frecvente sunt trombofiliile?
Cele mai frecvente trombofilii sunt Factorul V Leiden in forma heterozigota – prezent la aproximativ 8-10% in populatia generala si Mutatia FIIG20210A heterozigota, prezenta la 6% din populatie. Formele lor homozigote, deficientele Proteinelor C, S si Antitrombinei si sindromul antifosfolipidic au o incidenta foarte scazuta.
Cum diagnosticam trombofilia?
Diagnosticarea trombofiliilor se face prin dozarea acestor proteine in plasma (Proteinele C, S, Antitrombina), determinarea anticorpilor antifosfolipidici prin teste imunologice si a Anticoagulantului lupic (tot un anticorp antifosfolipidic) printr-un algoritm de mai multe teste de coagulare, iar pentru mutatiile Factorilor V si II prin teste genetice specifice depistarii defectelor din genele acestora.
Se depisteaza prin analizele obisnuite de sange? Daca nu, cum ajungem la investigatiile suplimentare?
Din pacate, testele de rutina pentru coagulare nu pot depista prezenta unei trombofilii. Singura exceptie este prelungirea unuia dintre testele de rutina – APTT-ul, in Sindromul antifosfolipidic, dar si aceasta depinde de sensibilitatea reactivului si nu este o regula generala.
Investigatiile speciale pentru depistarea trombofiliilor sunt disponibile in majoritatea laboratoarelor din retelele private. Din pacate, nu sunt teste decontate de catre Casa de Asigurari de Sanatate si costurile sunt destul de crescute.
Indicatiile pentru testarea acestor predispozitii ar trebui facute de catre medici specialisti, in anumite conditii clinice, in anumite momente si tinand seama de medicatia anticoagulanta administrata. Din pacate, in Romania nu se respecta aceste conditii si se abuzeaza foarte mult de testare, nu se tine seama de interferentele care pot influenta testarea – nu fara implicatii financiare, psihologice sau creand multe confuzii si diagnostice false.
Ce legatura exista intre sarcina si trombofilie?
Sarcina ca atare este o trombofilie naturala. Prin mecanisme foarte complexe organismul gravidei se pregateste pentru a intampina sangerarea de la nastere si statusul coagularii oricarei gravide sanatoase creste progresiv; ajunge uneori la cresteri de 3-4 ori in trimestrul III fara a fi o problema de sanatate reala, desi exista un risc trombotic real.
Suprapunerea unei trombofilii congenitale sau a sindromului antifosfolipidic peste aceasta stare de crestere fiziologica a coagularii, mai ales in trimestrul III, se poate manifesta atat la mama, cat si la fat: tromboza venoasa, retard de crestere fetala, moarte fetala intrauterina, eclampsie sau preeclampsie, decolare de placenta, nastere prematura etc. Cu toate acestea, sunt foarte multe gravide cu trombofilie (mai ales dintre cele cu risc mediu sau scazut) care au sarcini perfect normale si nu manifesta niciuna dintre aceste complicatii; trec prin sarcini si nu stiu ca au trombofilie.
Desi prin anii 2000 se credea ca trombofilia este responsabila pentru pierderile repetate de sarcina in trimestrul I, acest lucru nu s-a demonstrat, odata cu acumularea mai multor studii in lume. Exista multe alte cauze de boala abortiva inainte de 12 saptamani de sarcina mai frecvente si mai plauzibile decat trombofilia – cauze cromozomiale, imunologice, hormonale etc. De foarte multe ori se da vina pe trombofilie pentru aceasta problema de sanatate din ce in ce mai frecventa – ca si pentru infertilitate – fara a se putea demonstra o legatura directa cu mecanismul coagularii.
Singura dintre trombofilii care ar putea in mod real explica boala abortiva ar fi Sindromul antifosfolipidic, care actioneaza mai degraba prin mecanismul imunologic decat prin cel al coagularii (in trimestrul I, in care coagularea nu creste semnificativ fata de perioada anterioara sarcinii).
Din pacate, in Romania exista un fenomen legat de testarea abuziva a trombofiliilor in sarcina, care are un impact important psihologic si duce la un abuz al profilaxiei anticoagulante.
Cum ne dam seama ca trebuie sa mergem la medicul hematolog?
Suspiciunea de trombofilie este legata in primul rand de prezenta unei manifestari trombotice, mai ales a uneia spontane (fara existenta unor factori de risc trombotic evidenti) la varsta tanara (sub 50 ani) sau de trombozele recurente la orice varsta, de complicatiile obstetricale de trimestru II – III sau de mai multe pierderi de sarcina (peste trei) in trimestrul I – acest ultim criteriu clinic persistand inca in multe ghiduri profesionale.
Teoretic, nu mergem la hematolog fara sa avem aceste complicatii pentru a ne testa de trombofilie. Chiar si legat de rudele sanatoase ale pacientilor diagnosticati cu trombofilie, exista dispute in ceea ce priveste utilitatea testarii lor. De exemplu, este foarte disputata utilitatea testarii copiilor pacientilor cunoscuti cu FV Leiden heterozigot sau FIIG20210A heterozigot.
Care sunt noutatile – stiintifice, de metode de diagnostic sau de intelegere a bolii – referitor la hemostaza si tromboza in lumina cercetarilor din ultimii ani?
In ciuda progresului stiintei si tehnologiei de laborator, este frustrant faptul ca un procent semnificativ din cazurile de tromboza (aproximativ 20%) raman fara o cauza clar diagnosticata. Dupa anii 2000 s-a incercat depistarea altor cauze genetice, altele decat trombofiliile clasice amintite mai sus, si ani la rand au fost testate mai multe tipuri de defecte genetice – MTHFR C677T si A1298C, PAI1 4G/5G, FXIII V34L, Fib 455, etc. Aceste defecte nu s-au dovedit a fi factori de risc reali, sunt prezente si la persoane sanatoase si nu au un risc trombotic demonstrat. In prezent, cercetarile cauzelor genetice ale trombozei continua. Tehnicile noi de biologie moleculara (DNA Microarray, Next generation DNA sequencing) au permis depistarea catorva zeci de noi defecte punctiforme pentru care se estimeaza un risc trombotic. Statisticile viitoare vor stabili care dintre aceste defecte au un risc real.
Vorbim acum si de ghiduri si protocoale in patologia hemostazei, ce ar trebui sa stie pacientii?
Din pacate, in Romania nu exista inca ghiduri profesionale si protocoale de lucru in coagulare. Este un obiectiv pe care l-am avut la infiintarea Societatii, dar inca nu am reusit sa-l realizam decat intr-o mica masura. In strainatate, exista in diferite societati profesionale ghiduri pentru evaluarea riscului trombotic, de testare a trombofiliilor, de profilaxie si terapie antitrombotica sau de conduita perioperatorie la pacientii cu probleme de coagulare. Le folosim pe acestea, desi nici acolo nu exista un consens interdepartamental.
Exista tehnici specifice de laborator in acest domeniu, despre ce e vorba? Cat de „implementate” sunt in laboratoarele din Romania?
In general, laboratoarele obisnuite se rezuma in cazul coagularii la testele de rutina – Timp de protrombina Quick cu Activitatea de protrombina si INR in cazul monitorizarii tratamentelor anticoagulante cumarinice, APTT si Fibrinogen. Sunt si singurele teste decontate CAS. Testele speciale de coagulare – dozarile factorilor de coagulare, testele de trombofilie, testarea functiei trombocitare prin agregometrie sau testele de fibrinoliza si genetica pentru coagulare nu sunt implementate in laboratoarele de rutina. Unele Clinici de Hematologie au si Laborator de coagulare in care sunt puse la punct aceste teste. De asemenea, majoritatea retelelor private le lucreaza sau le externalizeaza (in tara sau in strainatate). Din pacate, in Romania nu exista un Centru de excelenta in coagulare, asa cum exista in strainatate.
Surse de informare:
Trombembolismul pulmonar www.cardioportal.ro
Tromboza venoasa www.cardioportal.ro
What is Venous Thromboembolism? www.cdc.gov
Everything You Want to Know About Deep Vein Thrombosis (DVT) www.healthline.com
World Thrombosis Day www.worldthrombosisday.org
Text: Dr. Ileana Andreescu, Senior Medical Editor si Dr. Florin Bloj, Medic Specialist Radiologie-Imagistica Medicala, competenta in Radiologie Interventionala, Ponderas Academic Hospital